Глава 4. НАРУШЕНИЯ РИТМА СЕРДЦА
Аритмии. Алгоритмы диагностики и лечения. Атлас ЭКГ Вебер В.Р., Гаевский Ю.Г., Шелехова Л.И.
- 4.1. Основные механизмы нарушения ритма сердца
- 4.2. Классификация нарушений ритма сердца
- 4.3. Нарушения ритма, имеющие наибольшее практическое значение во врачебной практике
- 4.3.1. Синусовая тахикардия (СТ)
- 4.3.2. Наджелудочковые пароксизмальные тахикардии (НЖТ)
- 4.3.3. Суправентрикулярная (наджелудочковая) экстрасистолия
- 4.3.4. Мерцательная аритмия и трепетание предсердий
- 4.3.5. Желудочковая экстрасистолия
- 4.3.6. Пароксизмальная желудочковая тахикардия
- 4.3.7. Трепетание и мерцание желудочков
- 4.3.8. Брадиаритмии. Арест синусового ритма
- 4.3.9. Атриовентрикулярная блокада
- 4.3.10. Нарушения внутрижелудочковой проводимости
- 4.3.11. Синдром преждевременного возбуждения желудочков
- 4.3.12 Блокада ножек пучка Гиса
| Нормальный синусовый ритм характеризуется последовательностью комплексов P-QRS, с частотой сокращений 60-90 в 1 мин., P-Q от 0,12 до 0,20 сек. и продолжительность QRS до 0,10 сек.
|
Рис. 7
4.1. Основные механизмы нарушения ритма сердца
- Патологический повышенный автоматизм.
Увеличенная степень спонтанной диастолической деполяризации (фаза 4 трансмембранного потенциала).
Под влиянием разных факторов: электролитов, метаболитов, нервных импульсов, воспаления, гипоксии в данной зоне проводниковой системы изменяется проницаемость клеток для ионов Na+ и К+, повышается спонтанная диастолическая деполяризация, создается очаг, где скапливаются электрические импульсы, сила и частота которых выше импульсов СУ. Водителем ритма становится эктопический очаг. Патологический автоматизм является причиной парасистолии, очаговых предсердных и желудочковых тахикардий.
2. Механизм «повторного входа возбуждения».
Механизм «re-entry» — повторный вход импульса возбуждения в проводниковую систему или сократительного миокарда, происходит формирование эктопического очага возбуждения.
Механизм повторного входа возбуждения можно вызвать тремя способами:
а. замедленной проводимостью и блокадой в одном направлении ( чаще всего);
б. феномен отражения;
в. феномен суммирования.
Механизм повторного входа ответственен за возникновения пароксизмальных наджелудочковых и желудочковых тахикардий, мерцательной аритмии и трепетания предсердий, экстрасистолии.


Рис. 7 Схема механизма повторного входа возбуждения
(Г.В.Ройтберг, А.В.Струтынский, 2003 г.)
3. Осцилляторная триггерная активность — небольшие колебания, имеющие повышение или снижение трансмембранного потенциала в состоянии покоя, как результат механических, термических, гипоксических, электролитных нарушений (<K+, >K+, <Ca ++, >Ca++, <Cl).
Если одна осцилляция достигнет порогового потенциала, возникает электрическая деполяризация 0-фаза импульса возбуждения. Осцилляторная активность может быть в поздней систоле или в ранней диастоле. Триггерная активность является причиной желудочковой экстрасистолии и желудочковых тахикардий.
 |
Рис. 8. Схема механизма триггерной активности
(Г.В.Ройтберг, А.В.Струтынский, 2003 г.)
Итак, в основе всех аритмий лежат три механизма.
- Высокий патологический автоматизм структур проводящей системы сердца, который тесно связан с патологией мембран и с электролитами: натрием, калием, магнием, кальцием.
- Нарушение проводимости — основа одного из самых частых механизмов аритмии; механизм ри-энтри.
- Триггерная активность, тесно связанная с патологией мембран и электролитами, являющаяся частой причиной экстрасистолии.
Все эти механизмы тесно переплетены. Все три механизма могут запускать экстросистолы, а те — новые круги ри-энтри.
4.2. Классификация нарушений ритма сердца
Нарушения ритма делятся на три основные группы:
— нарушения образования возбуждения;
— нарушения проведения возбуждения;
— сочетание нарушенного образования и нарушенного проведения возбуждения.
Нарушения образования возбуждения
I. Гомотопические нарушения ритма.
- 1.Нарушение образования импульсов в СУ.
- 2.Синусовая тахикардия.
- 3.Синусовая брадикардия.
- 4.Отказ (слабость) СУ (остановка, пауза, стоп).
II.Эктопические (гетеротопные) нарушения ритма.
А.Пассивные или заместительные.
- 1.Узловые заместительные систолы и узловой ритм.
- 2.Желудочковые заместительные систолы и желудочковый ритм (идиовентрикулярные сокращения и ритм).
- 3.Мигрирующий водитель ритма между синоаурикулярным и А-В узлами (мигрирующий ритм).
Б.Активные.
1.Предсердные:
- а. предсердные экстрасистолы;
- б. предсердная тахикардия;
- в.трепетание предсердий;
- г. мерцание предсердий.
2.Узловые:
- а. узловые экстрасистолы;
- б. узловая тахикардия.
3. Желудочковые:
- а. желудочковые экстрасистолы;
- б. желудочковая тахикардия;
- в. трепетание желудочков;
- г. мерцание желудочков.
Нарушение проводимости возбуждения
А.Синоаурикулярная (С-А) блокада.
Б.Внутрипредсердная блокада.
В.А-В блокада:
1. А-В блокада первой степени;
2. А-В блокада второй степени:
- а. тип Самойлова-Венкебаха (Мобитц тип 1);
- б. Мобитц тип II;
3.А-В блокада (полная) третьей степени.
Г.Внутрижелудочковая блокада.
1.Блокада правой ножки пучка Гиса:
- а.полная;
- б.неполная.
2.Блокада левой ножки пучка Гиса:
- а.полная;
- б.неполная.
3.Левая гемиблокада:
- а.левая передняя гемиблокада;
- б.левая задняя гемиблокада.
4.Билатеральная (двойная) блокада ножек пучка Гиса.
5.Неспецифические нарушения внутрижелудочковой проводимости.
Д.Блокада на выходе (“exit blok”) — блокада около эктопического очага.
Сочетание нарушенного образования и нарушенного проведения возбуждения
А. А-В диссоциация:
- 1.полная;
- 2.неполная.
Б. Парасистолия:
- 1.предсердные;
- 2.узловые;
- 3.желудочковые;
- 4.комбинированные.
Г.Синдром преждевременного возбуждения (синдром WPW,CLC).
4.3. Нарушения ритма, имеющие наибольшее практическое значение во врачебной практике
1. Синусовая тахикардия. (см ниже)
- а. Пароксизмальная реципрокная (ре-энтери) узловая тахикардия.
- б. Пароксизмальная реципрокная (ре-энтери) узловая тахикардия при наличии дополнительных проводящих путей.(синдром WPW и CLC).
- в. Пароксизмальная очаговая предсердная тахикардия.
- г. Пароксизмальная (ре-энтери) синусовая тахикардия.
3. Супровентрикулярная (наджелудочковая) экстрасистолия.
4. Мерцательная аритмия и трепетание предсердий.
5. Желудочковая экстрасистолия
6. Пароксизмальная желудочковая тахикардия. Трепетание и мерцание желудочков.
9. Арест синусового узла. (см ниже)
10. Атриовентрикулярная блокада.
11. Блокады ножек пучка Гиса. Нарушения внутрижелудочковой проводимости
4.3.1. Синусовая тахикардия (СТ)
При нормальном синусовом ритме импульсы создаются в СУ проходят в А-В узел, в пучок Гиса, ножки пучка Гиса и вызывают сокращения желудочков.
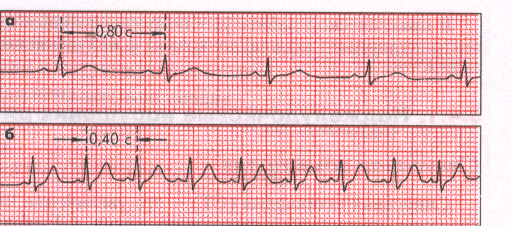
Рис. 9. ЭКГ при синусовой тахикардии
При СТ происходит учащение сердечной деятельности в состоянии покоя свыше 90 сокращений в 1мин. с правильным ритмом (до 150-160 уд. в 1мин., во время max физической нагрузки до 190-200 уд. в 1мин.). Водитель ритма СУ.
Причины СТ. Физиологические: эмоции, страх, чай, кофе, физическая активность, гипоксия; патологические: ацидоз, повышение t тела, интоксикация, инфекции, НЦД, пороки клапанов сердца, сердечная недостаточность, ИМ, острое и хроническое легочное сердце, артериальная гипертония, феохромоцитома. СТ вызывается также приёмом медикаментов (атропин и другие холиноблокаторы, адреналин и другие бета-адреностимуляторы, никотин, теофилин, нифидепин). Тахикардия всегда сопутствует гипертиреозу а также хроническим и острым инфекционным заболеваниям.
ЭКГ- признаки: наличие положительного зубца Р во втором стандартном отведении, имеющего такую же форму как и без тахикардии.
Коррекция ЧСС проводится бета-адреноблокаторами, антагонистами калььция (верапамил, дилтиазем), ингибитором активности СУ — кораксаном.
4.3.8. Арест синусового ритма
Арест СУ – внезапное прекращение активности СУ с отсутствием сокращений предсердий и желудочков. Синдром СССУ близок к этой патологии, но в отличие от ареста СУ – СССУ состояние хроническое. Арест СУ развивается остро и без синдрома СССУ у пациентов с выраженной ваготонией, с синдромом каротидного синуса, при погружении в ледяную воду, при острой ишемии миокарда во время приступа стенокардии, а также при приеме некоторых ААП.
Клинически арест СУ проявляется синкопальным синдромом с выпадением тонов пульса.
На ЭКГ возможны длинные паузы без QRS,замещающий узловой ритм (рис. 29).
 |
Рис. 29. Арест синусового узла.
Лечение: искусственный водитель ритма.
Брадиаритмии
- Синусовая брадикардия
- Синусовая аритмия.
- Синдром слабости синусового узла (СССУ).
Синусовая брадикардия
Понижение ритма менее 60 в минуту. Причины:
- А. Конституциональная особенность.
- Б. Хорошо тренированные к физическим нагрузкам лица.
- В. Гипотиреоз.
- Г. Повышение внутричерепного давления.
- Д. Прием медикаментов: бета-адреноблокаторы, сердечные гликозиды, антагонисты Са.
- Е. Вирусы: сепсис, гепатит, брюшной тиф.
- Ж. Гиперкальциемия, гиперкалиемия.
- З. Метаболический алкалоз.
- И. Обтурационная желтуха.
- К. Гипотермия.
Синусовая аритмия, дыхательная
Функция синусового узла находится под преимущественным влиянием блуждающего нерва, и активность его меняется в зависимости от фаз дыхания: на вдохе — учащение, на выдохе — урежение (рефлекс Бейера-Геринга). Дыхательная аритмия особенно выражена у детей и подростков. С возрастом она уменьшается и почти исчезает. Выраженность ее у лиц старше 40 лет может свидетельствовать о вегетативной дисфункции или о первичном поражении синусового узла (рис.26).
Не дыхательная синусовая аритмия
Дыхательная аритмия исчезает при задержке дыхания. Если же она не исчезает и каждому комплексу QRS предшествует нормальный зубец Р, то она являестся недыхательной синусовой аритмией (НСА). НСА свидетельствует о вегетативной дисфункции с усилением влияния вагуса. Она может наблюдаться у здоровых людей и больных с поражением сердца.

Рис 26. На первой ЭКГ – синусовая брадикардия. На второй – синусовая тахикардия с дыхательной аритмией.
Синдром слабости синусового узла (СССУ)
В основе СССУ лежит снижение автоматической активности синусового узла или нарушение проведения волны возбуждения к предсердиям. Синдром слабости синусового узла бывает первичной и вторичной.
- Первичный синдром слабости синусового узла развивается у больных с органическим поражением сердца: ИБС, кардиосклероз, кардиомиопатия., при токсическом воздействии лекарств: бета–адреноблокаторы, сердечные гликозиды и др.
- Вторичный синдром слабости синусового узла имеет другое название – вегетативная дисфункция синусового узла. Она наблюдается чаще у молодых лиц. Эта дисфункция конституционально обусловлена ваготонией и сопровождается часто гипотонией и брадикардией.
Первичный и вторичный синдром слабости синусового узла бывают тесно связаны между собой. Если синдром слабости синусового узла развивается у лиц старше 50 лет, то часто бывают указания на вегетативные нарушения в молодые годы. При СССУ на ЭКГ наблюдается брадикардия менее 50, признаки синоатриальной блокады с выпадением отдельных QRS (Рис.27,27а,27б-28). Появляются также миграция ритма и замещающие атриовентрикулярные ритмы. На фоне этого могут появляться приступы наджелудочковой тахикардии, или же пароксизмы мерцательной аритмии (синдром бради-тахи). Может также появляться постэкстрасистолическое угнетение синусового узла.
В начальной стадии СССУ больных может ничего не беспокоить. С прогрессированием СССУ появляются слабость, головокружение, предсинкопальный, синкопальный синдром. В крайних случаях – синдром Морганьи-Адамса-Стокса (потеря сознания с эпилептиформными судорогами). Для дифференцирования синдрома слабости синусового узла и вегетативной дисфункции СССУ используются следующие пробы:
- 1. Проба с физической нагрузкой: при первичном синдроме слабости синусового узла прирост ЧСС менее 20 %, при ВДСУ более 20%.
- 2. Проба с атропином. При в/в введении 1 мл 0,1 % у пациентов с первичной СССУ нарастание ЧСС менее 10 ударов.
- 3. Чрезпищеводная электрическая стимуляция. При постепенном доведении ЧСС до 150 ее прекращают. Время восстановления функции синусового узла не должно быть больше 1, 5 секунд у лиц с ВДСУ. Увеличение его свидетельствует в пользу СССУ (Рис.30).
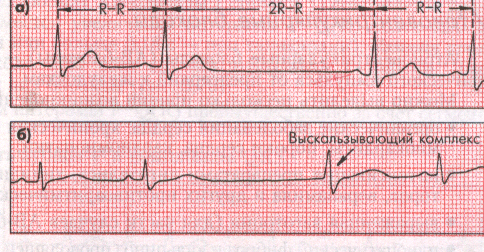
Рис. 27. На верхней ЭКГ – Синдром слабости синусового узла с синуаурикулярной блокадой: выпадение комплекса QRS.
На второй ЭКГ – выскальзывающий комплекс QRS из а-в узла при СССУ.
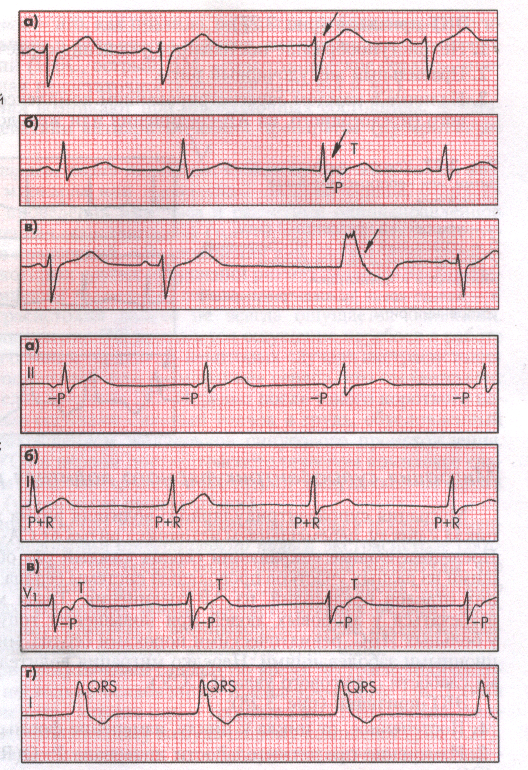 |
Рис. 27а. На ЭКГ (первой и второй) – выскальзывание с QRS из А-В узла.
На третей ЭКГ – выскальзывание с QRS из желудочков. Рис. 27б. На первой — третей ЭКГ – атриовентрикулярный ритм при СССУ. На четвертой ЭКГ – идиовентрикулярный ритм |


Рис. 28. На первой и второй ЭКГ – чрезпищеводная электростимуляция.
На первой ЭКГ пауза нормальная, менее 1,5 сек.
На второй с СССУ не нормальная – более 1,5 сек.
Холтеровское мониторирование незаменимо в диагностике СССУ и ВДСУ. При нем можно наблюдать периоды брадикардии менее 35 в ночное время, замещающие ритмы, выскальзывания, паузы более 3 сек., отсутствие адекватной реакции на физическую нагрузку, слабую реакцию на атропин, короткие пароксизмы мерцательной аритмии с паузами после прекращения более 1,5 секунд.
Лечение синдрома слабости синусового узла
При легкой степени клинических проявлений: жалобы на слабость, неустойчивость походки, головокружение — можно использовать антихолинэргические препараты: атропин 0,1 % по 5-10 капель 3 раза, беллатаминал 1 таб. 3-4 раза в день, при более выраженных проявлениях – теопек ¼-1/2 таб. 2 раза, нифедипин 1т. 2-3 раза, изадрин 5мг 2-3 раза под язык. При наличии синдрома «бради-тахи» можно использовать аллапинин 25 мг 2-3 раза в день: он не урежает, а даже учащает ритм и предупреждает развитие приступов мерцательной аритмии. Можно использовать бета-адреноблокаторы с внутренней симпатической активностью: пиндолол, оксипринолол (тразикор), ацебуталол. Абсолютными показаниями к установке ЭКС являются: приступы Морганьи-Адамса-Стокса, выраженная брадикардия менее 40 или наличие пауз более 3 секунд, время восстановления функции синусового узла более 3, 5 секунд, вызванные брадикардией головокружения, обмороки, стенокардия и резистентная сердечная недостаточность, синдром «бради-тахи», неподдающийся антиаритмической терапии.

