ЛУЧЕВАЯ АНАТОМИЯ СУСТАВОВ
Лучевая анатомия человека. Под ред. Трофимовой Т.Н. 2005 год
УЗИ-характеристика структур опорно-двигательного аппарата в норме
МРТ-характеристика структур опорно-двигательного аппарата в норме
Лучевая анатомия структур плечевого пояса и плечевого сустава
- Нормальная анатомия плечевого сустава
- МРТ-анатомия плечевого сустава
- УЗИ-анатомия плечевого сустава
- Лучевые критерии нормы структур плечевого сустава
Лучевая анатомия локтевого сустава
- Рентгеноанатомия локтевого сустава
- Нормальная анатомия локтевого сустава
- МРТ-анатомия локтевого сустава
- Ультразвуковая анатомии локтевого сустава
- Лучевые критерии нормы структур локтевого сустава
Лучевая анатомия лучезапястного сустава
- Рентгеноанатомия лучезапястного сустава и кисти
- Нормальная анатомия кисти
- МРТ-анатомия кисти
- Ультразвуковая анатомия кисти и лучезапястного сустава
- Лучевые критерии нормы лучезапястного сустава
Лучевая анатомия тазобедренного сустава
- Нормальная анатомия и рентгеноанатомия костей таза и тазобедренного сустава
- Нормальная анатомия тазобедренного сустава
- Ультразвуковая анатомия тазобедренного сустава у взрослых и детей старшего возраста
- Ультразвуковая анатомия тазобедренного сустава у новорожденных и детей первых месяцев жизни
- Лучевые критерии нормы тазобедренного сустава
Лучевая анатомия коленного сустава
- Рентгеноанатомия коленного сустава
- Нормальная анатомия коленного сустава
- МРТ-анатомия коленного сустава
- Ультразвуковая анатомия коленного сустава
Лучевая анатомия голеностопного сустава и стопы
- Рентгеноанатомия голеностопного сустава и стопы
- Нормальная анатомия голеностопного сустава
- МРТ-анатомия голеностопного сустава и стопы
В настоящее время лучевая диагностика занимает ведущее место в оценке поражений костно-суставного аппарата. Это единственная возможность неинвазивным путем изучить состояние костей и суставов.
Скелет человека проделывает сложный эволюционный путь, состоящий из трех этапов: перепончатого, хрящевого и костного. Возрастные особенности скелета необходимо знать, чтобы не принять их за патологические процессы и чтобы правильно распознавать аномалии развития костей и суставов.
До начала второго месяца внутриутробного развития скелет плода образован мезенхимой и на рентгенограммах не дает тени. Нарушения развития в этом периоде приводят к патологическим состояниям, которые объединяются в группу фиброзных дисплазий. В начале второго месяца эмбрионального развития перепончатый скелет замещается хрящевым, который также не дает изображения на рентгенограммах. Замена хрящевого скелета костным происходит в течение длительного периода — от второго месяца внутриутробной жизни до 25 лет. Особенно быстро этот процесс происходит у эмбриона: уже к моменту рождения ребенка основная часть скелета состоит из костной ткани. Поэтому на рентгенограммах живота беременной женщины хорошо виден скелет плода.
У новорожденных из хряща состоят лишь большинство эпифизов и апофизы. В дальнейшем в них в разные сроки появляются островки костной ткани — ядра окостенения, которые постепенно увеличиваются. Между ядром окостенения и основной костью долгое время существует зона росткового хряща. Ее называют соответственно эпифизарной или апофизарной ростковой зоной. В конце концов, ядро окостенения сливается со всей костью — этот признак называют синостозированием. На месте зоны роста остается узкая полоска уплотненной костной ткани — эпифизарный (апофизарный) шов.
Для выяснения оценки нормального развития скелета используют специальные таблицы, в которых указаны примерные сроки появления точек окостенения и наступления сроков синостозирования. В процессе постнатального формирования костей выделяется несколько основных этапов.
1 этап. Продолжительность — с момента рождения до начала оссификации эпифизов трубчатых костей (от 0 до 6—10 мес). Осуществляется продольный и поперечный рост костей. Костной тканью в этот период образованы диафизы трубчатых костей и около 1/2 объема хрящевых моделей костей таза, лопатки, тел и пластинок дужек позвонков.
Отмечается наличие точек окостенения в дистальном эпифизе бедренной кости и проксимальном эпифизе большеберцовой, а также в пяточной и таранной костях стопы (признаки доношенного плода). К 4 месяцам появляются точки окостенения в головчатой, крючковидной костях запястья, а к 6 месяцам — точки окостенения в проксимальном эпифизе бедренной кости и в головке плечевой кости.
2 этап. Продолжительность — с 6—10 мес до 3,5—4 лет. Период начального процесса окостенения эпифизов трубчатых костей, костей запястья и переднего отдела предплюсны.
В возрасте с 6 мес до 1 года появляются центры оссификации большинства эпифизов длинных трубчатых костей. К 2 годам появляются точки окостенения в эпифизах коротких трубчатых костей и костей переднего отдела предплюсны. К 4 годам ядра окостенения имеются практически во всех эпифизах трубчатых костей, оссифицированы все метафизы трубчатых костей, имеются центры оссификации во всех костях переднего отдела предплюсны и в четырех костях запястья. Полностью оссифицируются ветви лонной и седалищной костей.
3 этап. Продолжительность — с 4 до 8—9 лет. Осуществляется полное окостенение хрящевых моделей эпифизов трубчатых костей, костей запястья и предплюсны. Происходит окостенение краев суставной ямки лопатки, слияние лонной и седалищной костей, начинается окостенение краев вертлужной впадины. Хрящевое строение сохраняют акромиальный конец ключицы, краевые отделы тела лопатки и костей таза, края вертлужной впадины, апофизы всех костей и метафизарные ростковые зоны.
4 этап. Продолжительность — с 9 до 15 лет. Происходит окостенение апофизов и бугристостей длинных трубчатых костей, отростков лопатки, костей таза и стопы, за исключением сим-физеальной поверхности лонной кости. Оформляется архитектоника костной стуруктуры — создаются системы силовых линий в местах прикрепления мышц.
Таблица 1 9.1. Этапы постнатального формирования костно-суставной системы по данным рентгенографии (по Садофьевой В.И., 1990)
| Кости и их отделы | Этапы постнатального формирования скелета | ||||
| I | II | III | IV | V | |
| Трубчатые кости | |||||
| Диафизы | + | + | + | + | + |
| Метафизы | — | + | + | + | + |
| Эпифизы | — | — | + | + | + |
| Апофизы | — | — | — | + | + |
| Плоские кости | |||||
| Тела и ветви | 1/2 | 2/3 | + | + | + |
| Апофизы | — | — | — | + | + |
| Кости запястья | Зиз8 | 4 | 7 из 8 | + | + |
| Предплюсна | |||||
| Передний отдел | — | Ядра окостенения | + | + | + |
| Задний отдел | 1/2 | 2/3 | 5/6 | + | + |
| Позвонки | |||||
| Тела | 1/2 | 2/3 | + | + | + |
| Апофизы | — | — | — | + | + |
| Дужки | 1\2 | % | + | + | |
5 этап. Продолжительность — с 15 до 17—18 лет. Происходит синостозирование метаэпифизарных и апофизарных ростковых зон (прекращение роста костей) — синостоз ростковой зоны I пястной кости. Окостенение симфизеальной поверхности лонной кости происходит к 19-20 годам (табл. 19.1).
При анализе рентгенограмм детей учитываются два показателя — состояние метаэпифизарных и апофизарных ростковых зон и соответствие общего и локального возраста паспортному возрасту.
Состояние метаэпифизарных ростковых зон подлежит рентгеноанатомическому анализу, так как отклонения различных их компонентов от нормы представляют собой рентгенологические признаки целого ряда патологических состояний (рахита, метафизарной и метаэпи-физарной дисплазии, остеоэпифизеолиза, гипофункции ростковых зон вследствие перенесенного воспалительного процесса или травматического повреждения).
Таблица 19.2. Особенности оссификации различных костей скелета
| Апофизы, бугорки и отростки костей скелета | Окостеневающие за счет самостоятельных центров оссификации | Не имеющие самостоятельных центров оссификации |
| Лопатка | Конец акромиального отростка Верхняя поверхность колена клювовидного отростка | Надсуставной и подсуставной бугорки Лопаточная ость |
| Плечевая кость | Медиальный надмыщелок Латеральный надмыщелок | Малый и большой бугорки головки Дельтовидная бугристость Надмыщелковые гребни. |
| Лучевая кость | Нет | Бугристость лучевой кости Шиловидный отросток |
| Локтевая кость | Верхушка и дорсальная поверхность локтевого отростка Шиловидный отросток | Венечный отросток |
| Кости кисти | Нет | Бугристость ладьевидной кости Шиловидный отросток II пястной кости |
| Подвздошная кость | Подвздошный гребень Передние верхняя и нижняя ости | Задние верхняя и нижняя ости |
| Седалищная кость | Апофиз седалищного бугра | Седалищная ость |
| Лобковая кость | Симфизеальная поверхность | Нет |
| Бедренная кость | Большой вертел, малый вертел | Оба надмыщелка Все гребни и бугристости |
| Большеберцовая кость | Бугристость большеберцовой кости Верхушка медиальной лодыжки | Медиальный и латеральный межмыщелковые бугорки |
| Кости стопы: Таранная кость | Медиальный бугорок заднего отростка | Латеральный бугорок заднего отростка Латеральный отросток |
| Пяточная кость | Апофиз пяточной кости | Опора таранной кости |
| Ладьевидная кость | Бугристость | — |
| V плюсневая кость | Бугристость | — |
В рентгеновском изображении состояние ростковых зон костей характеризуют три показателя: высота ростковой зоны, характер ее контуров, а также ширина и однородность зон препараторного обызвествления. Высота ростковых зон — величина непостоянная, она прогрессивно уменьшается с возрастом. Возрастные нормативные показатели ее не установлены. Основным показателем нормы этого компонента ростковой зоны является равномерность высоты на всем протяжении. Оптимальным методом ее визуализации может быть не только рентгенография, но и МРТ, тогда как УЗИ не всегда позволяет определять наличие зоны роста, особенно у подростков. Контуры нормально функционирующей метаэпифизарной ростковой зоны в период интенсивного роста кости крупноволнистые, в остальное время — умеренно дугообразные. Зоны препараторного обызвествления могут находиться как на эпифизах и метафизах, так и только на одном из них. Ширина их, так же как и ширина ростковых зон,— величина непостоянная, уменьшается с возрастом. Можно лишь отметить, что в возрасте до 8 лет, т. е. до возраста полного окостенения эпифизов, зоны препараторного обызвествления должны быть отчетливо выражены и иметь однородную оптическую плотность.
Апофизы, бугорки и отростки различных костей, как окостеневающих за счет самостоятельных центров оссификации, так и не имеющих самостоятельных центров оссификации, представлены в табл. 19.2.
УЗИ ХАРАКТЕРИСТИКА СТРУКТУР ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА В НОРМЕ
УЗИ является достаточно эффективным альтернативным методом диагностики состояния опорно-двигательной системы (ОДС). Получение качественных изображений и, следовательно, расширение диагностических возможностей достигается только при использовании современных УЗ-аппаратов.
При УЗИ суставов рекомендовано использование только высокочастотных линейных датчиков, работающих в диапазоне 7—13 МГц. Такой подход позволяет добиться высокого пространственного разрешения и детально изучить анатомические структуры. Большинство специалистов, как отечественных, так и зарубежных считают, что применение датчика с рабочей частотой 5 МГц возможно только при исследовании тазобедренного сустава у взрослых и других суставов у очень полных пациентов с выраженным слоем подкожно-жировой клетчатки. Однако в последнее время все чаще говорится о положительных сторонах панорамного сканирования и, следовательно, широкого поля видения для визуализации структур на большем протяжении при исследовании суставов.
Правильное положение пациента и соответствующие доступы для сканирования — это второе важное условие для достижения высокого качества исследования. Важны знания анатомо-топографических соотношений, особенно периартикулярных структур, мест прикреплений мышц и сухожилий к костям. В современных условиях при исследовании костно-мышечной системы и крупных суставов ультразвуковой метод позволяет получить изображение кожи, подкожно-жировой клетчатки, мышц, сухожилий, капсулы сустава, суставной сумки, полости сустава, надкостницы, поверхности кости, лежащей непосредственно по ходу ультразвукового сигнала, выявить расположение и заинтересованность в патологическом процессе прилежащих сосудов, нервов. Исследование всегда многоплоскостное. Обязательным методическим приемом является сравнение изучаемого объекта с аналогичной анатомической структурой противоположной конечности, изображение которой получено при использовании такого же доступа. Разработаны доступы для исследования крупных суставов в корональной, сагиттальной, аксиальной плоскостях. В отличие от других методов визуализации, при сонографии требуется проводить исследование параллельно и перпендикулярно изучаемой структуре, независимо от ее направления (изогнутая это структура или она имеет косое направление). Связано это с большим количеством артефактов, как стандартных, возникающих при всех ультразвуковых исследованиях, так и специфических, характерных для исследования связок и сухожилий, особенно эффекта анизотропии, реверберации и рефракции.
Мышцы имеют достаточно сложное анатомическое строение, отдельные детали которого визуализируются при УЗ И. Структурной единицей мышцы являются мышечные волокна, разделенные эндомизием, состоящим из распространяющегося рисунка капилляров и нервов. Они сгруппированы в пучки, окруженные перимизием, включающим в себя соединительную ткань, кровеносные сосуды, нервы и жировую клетчатку. Поверхностные листки плотной соединительной ткани, называемой эпимизием, окружают всю мышцу. Слои фасции могут разделять одну мышцу или группы мышц. Внутренняя архитектоника скелетных мышц различна и зависит от их функциональной принадлежности. Мышцы с волокнами, расположенными параллельно ее длинной оси, лучше приспособлены для длительной работы с малыми нагрузками. Прикрепление мышц к костям осуществляют сухожилия и костно-хрящевые соединения. Каждая мышца имеет хотя бы одно брюшко и два сухожилия. Тем не менее мышцы могут иметь большее количество брюшек, разделенных фиброзными прослойками, например m. rectus abdominis. Другой вариант — несколько сухожильных прикреплений у мышцы с единым брюшком, например biceps, triceps и т. д.
Вышеописанные различия скелетных мышц можно достаточно легко дифференцировать при УЗИ (рис. 19.1). Мышечные волокна гипоэхогенны. Фиброзно-жировые межмышечные перегородки визуализируются как гиперэхогенные линии, разделяющие волокна мышц. Эпимизий, нервы, фасции, сухожилия и жировая ткань также выглядят гиперэхогенными по сравнению с мышечными волокнами, создавая характерный «перистый» рисунок мышцы, отчетливо дифференцируемый на продольных ультразвуковых сканограммах в отличие от косых и поперечных (см. рис. 19.1, а).
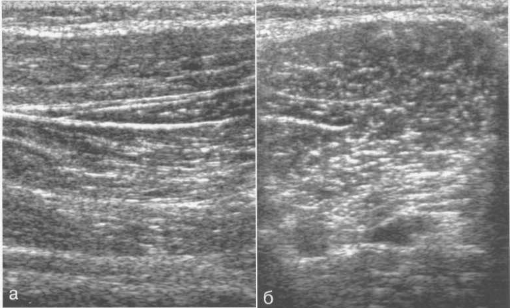
Рис. 19.1. УЗИ скелетной мышцы в норме.
а — продольное сканирование; б — поперечное сканирование.
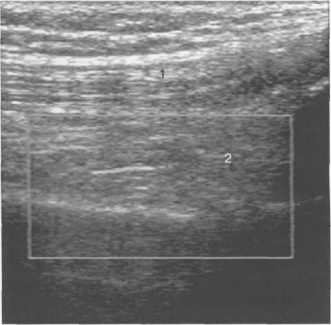
Рис. 19.2. УЗИ коленного сустава в норме.
1 — сухожилие четырехглавой мышцы бедра (умеренно гипоэхогенно); 2 — жировая клетчатка (нормальное супрапателлярное пространство).
Эхогенность мышц и сухожилий может изменяться в зависимости от направления хода ультразвукового луча. УЗИ-характеристика неизмененной скелетной мышцы у детей и подростков аналогична вышеописанной и при продольном сканировании имеет следующую ультразвуковую картину: гипоэхогенная структура с множественной однородной линейной тонкой параллельной исчерченностью, создающей «полосатый» рисунок мышцы. Нормальные мышцы характеризуются низкой или средней эхогенностью. Влагалище образовано соединительнотканными фибриновыми волокнами, имеющими параллельный ход в сторону центрального или периферического апоневроза и заканчивающимися в дистальных отделах сухожилием.
При поперечном сканировании мышцы выглядят как неравномерно расположенные множественные точки и кривые линии (см. рис. 19.1, б). Яркая гиперэхогенная полоска наружной части мышцы — это отражение соединительнотканной фасции. При сокращении мышцы происходит ее утолщение, а ход гиперэхогенных полосок приобретает более косое направление. По ультразвуковым характеристикам мышцы у детей несколько менее эхогенны, чем у взрослых, и имеют меньшее количество гиперэхогенных линейных включений, а также менее эхогенны, чем подкожная клетчатка или сухожилие.
УЗИ-картина сухожилий достаточно однотипна и не зависит от локализации. Неизмененные сухожилия имеют однородную эхоструктуру и высокоэхогенны. Направление сигнала при исследовании должно быть строго перпендикулярным или параллельным ходу сухожилия. В противном случае возникает эффект анизотропии с гипоэхогенным изображением сухожилия, что симулирует тендинит. Обязательным методическим приемом является исследование контралатерального сухожилия, что необходимо для сравнения. Высокая эхогенность сухожилий обусловлена их гистологической характеристикой — они образованы продольно ориентированными пучками коллагеновых волокон.
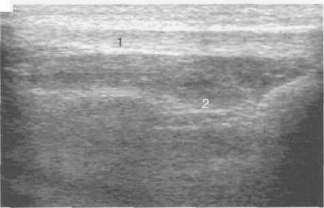
Рис. 19.3. УЗИ коленного сустава взрослого (норма).
1 — гиперэхогенная собственная связка надколенника; 2 — инфрапателлярное жировое тело Гоффа.
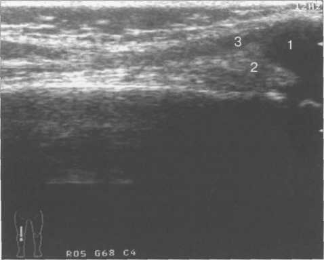
Рис. 19.4. УЗИ коленного сустава ребенка, 4 года. Продольное сканирование.
1 — хрящевой надколенник (гипоэхогенный); 2 — супрапателлярное жировое тело; 3 — гипоэхогенное сухожилие четырехглавой мышцы бедра.
На эхограмме сухожилие визуализируется в виде параллельных гиперэхогенных линий при продольном сканировании и овально-округлых гиперэхогенных структур — при поперечном направлении луча, что отображает его фибриллярное строение (рис. 19.2, 19.3).
Если сухожилие идет прямолинейно, то оно окружено перитеноном и имеет гиперэхогенную оболочку. Если оно огибает сустав, то чаще окружено синовиальным влагалищем. Сухожилия, окруженные синовиальным футляром, имеют цилиндрическую форму и гладкую внутреннюю поверхность, содержат тонкий слой синовиальной жидкости, которая облегчает движения. Синовиальное влагалище можно визуализировать только при наличии в нем небольшого количества жидкости. Такие сухожилия проходят преимущественно в костно-фиброзных туннелях. При надавливании датчиком на сухожилие оно своей структуры и формы не меняет. У детей все сухожилия визуализируются менее эхогенными, чем у взрослых, с сохранением своей структуры (рис. 19.4). У детей раннего возраста сухожилия, имеющие синовиальные влагалища, визуализируются как структуры средней эхогенности с гипоэхогенным ободком при поперечном сканировании, поэтому выявить у них теносиновит значительно сложнее. Некоторые сухожилия, например ахиллово, не имеют такой оболочки, а просто окружены гиперэхогенной соединительной тканью. Исследование в динамике позволяет наблюдать движение волокон сухожилия при двигательной активности одноименной мышцы. Область прикрепления сухожилия к кости определяется как гипоэхогенная зона, так как природа ее смешанная — сочетание фиброзной и хрящевой ткани.
Связки похожи на сухожилия (см. рис. 19.3), но имеют более компактную фибриллярную структуру и более гиперэхогенны. Они вплетаются между костями, визуализируясь как утолщенные участки капсулы, или формируют отдельные структуры.
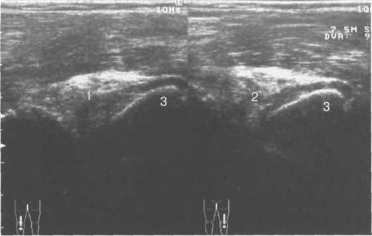
Рис. 19.5. УЗИ коленных суставов. Продольное заднее сканирование.
1,2 — задние крестообразные связки; 3 — мыщелки большеберцовой кости.
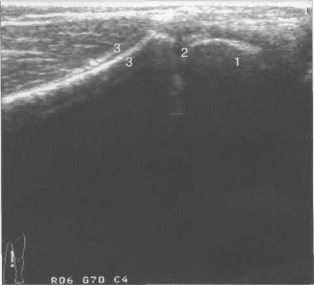
Рис. 19.6. УЗИ коленного сустава ребенка, 4 года. Сканирование вдоль медиальной поверхности бедра.
1 — эпифиз бедренной кости; 2 — зона роста; 3 — метадиафиз бедренной кости и нормальный периост.
Внесуставные связки образованы плотными коллагеновыми волокнами и перекидываются через сустав от одной кости до другой. Их можно проследить при параллельном ультразвуковом сканировании как гиперэхоген-ныс структуры толщиной 2—3 мм. Тем не менее некоторые связки, например латеральная коллатеральная связка коленного сустава, визуализируются как относительно гипоэхогенные, что обусловлено дополнительными волокнами, идущими в другом направлении. Внутрисуставные связки, например крестообразные в коленном суставе, выявляются как гипоэхогенные структуры (рис. 19.5). Внутрисуставные связки у детей дифференцируются более четко, чем у взрослых. Для того чтобы визуализировать соответствующую связку, необходимо точно знать место ее расположения и направление хода, так как сканировать следует параллельно ее длинной оси. При поперечном ультразвуковом сканировании связки практически невозможно дифференцировать от окружающей гиперэхогенной жировой клетчатки. Поверхностные же связки, такие как передняя таранно-малоберцовая голеностопного сустава или локтевая связка локтевого сустава, визуализируются как гиперэхогенные структуры при условии сканирования вдоль их оси.
Место плотного прикрепления фиброзных структур (сухожилий, связок, капсулы) к периосту и кости называют энтезисом.
При УЗИ может быть оценена только наружная поверхность кости. Кость полностью прерывает проникновение ультразвуковой волны. Поэтому проксимальная часть кортикального слоя кости на эхограммах визуализируется как гладкая, ровная гиперэхогенная линия, с полным отражением ультразвуковых сигналов. Кортикальный слой кости выглядит эхогенным, с акустической тенью (рис. 19.5, 19.6). Периост лучше виден при патологических состояниях. В норме у взрослых он не дифференцируется. Однако у детей до 5—7 лет его удается визуализировать как тонкую гиперэхогенную линию, идущую вдоль кортикального слоя кости (см. рис. 19.6).
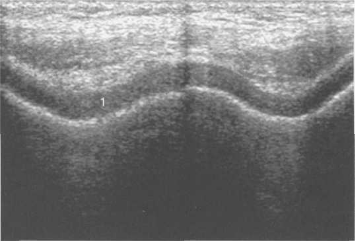
Рис. 19.7. УЗИ коленных суставов. Поперечное сканирование бедренных костей.
1 — гипоэхогенный суставной гиалиновый хрящ.
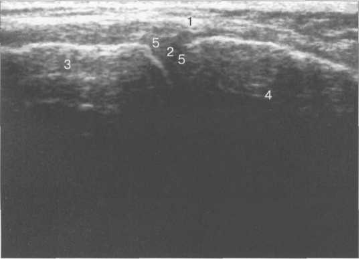
Рис. 19.8. УЗИ. Связки и мениски коленного сустава.
1 — гиперэхогенные наружные связки; 2 — гиперэхогенный (фиброзный) мениск; 3 — мыщелок бедренной кости; 4 — мыщелок большеберцовой кости; 5 — гипоэхогенный суставной (гиалиновый) хрящ.
Гиалиновый хрящ расположен у суставных поверхностей костей синовиальных суставов и дифференцируется в виде тонкого гипоэхогенного ободка, параллельного эхогенной суставной кортикальной поверхности (рис. 19.7). Из-за большого содержания воды суставные хрящи определяются при УЗИ как гипоэхогенные зоны, непосредственно прилежащие к суставной поверхности. Неоссифицированный эпифизарный хрящ у детей также гипоэхогенный (рис. 19.10).
Мениски и суставные диски, гистологически представляющие собой фиброзный хрящ, которые достаточно отчетливо можно дифференцировать в коленных суставах, при УЗИ выявляются как гиперэхогенные структуры. Связано это с большим количеством содержания в них коллагеновых волокон и разнонаправленной ориентацией этих волокон. При ультразвуковом сканировании стандартным доступом передний и задний рога мениска коленного сустава имеют треугольную форму (рис. 19.8). При поперечном сканировании можно достаточно хорошо проследить и pars intermedia мениска. Однако если у маленьких детей мениски дифференцируются достаточно гиперэхогенными на фоне гипоэхогенных структур сустава (преимущественно неоссифицированного хряща эпифизов), то у детей с полностью оссифицирован-ными эпифизами мениски несколько более гипоэхогенны, чем у взрослых (рис. 19.9 и 19.10). Капсула сустава выглядит как эхогенная линия. Неизмененная синовиальная оболочка практически не дифференцируется либо определяется как тонкая гипоэхогенная полоска не более 2 мм толщиной. Таким образом, в случае отсутствия признаков патологического утолщения и гипертрофии дифференцировать ее от нормальной синовиальной жидкости практически невозможно (как у взрослых, так и у детей) (см. рис. 19.10).
Суставные сумки, или бурсы — это «мешки» и «карманы» сустава, содержащие синовиальную жидкость. Чаще бурсы располагаются в местах прикрепления сухожилий, под сухожилием над костью. Некоторые суставные сумки непосредственно связаны с полостью сустава, как, например, супрапателлярная сумка коленного сустава, поэтому многие авторы обозначают ее как супрапателлярное пространство. Другие такой отчетливой связи с полостью сустава не имеют. Существует список локализаций и оптимальных доступов для ультразвуковой визуализации суставных сумок и их патологических изменений — бурситов. Стенки околосуставной сумки в норме преимущественно гиперэхогенны и их может разделять тонкая (1 —2 мм) гипоэхогенная полоска жидкости. Н.Б.Малахов и соавт. (2002) показали относительно большую величину околосуставных сумок коленного сустава у маленьких детей.
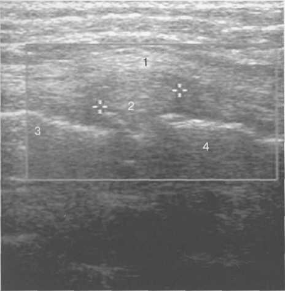
Рис. 19.9. УЗИ коленного сустава взрослого. Продольномедиальное сканирование.
1 — капсула и медиальная коллатеральная связка;
2 — медиальный мениск; 3 — эпифиз бедренной кости; 4 — эпифиз большеберцовой кости.
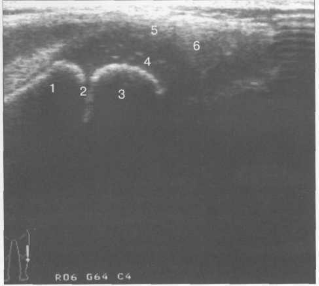
Рис. 19.10. УЗИ коленного сустава ребенка, 3 года. Сканирование вдоль медиальной поверхности.
1 — метафиз бедренной кости; 2 — зона роста; 3 — ядро оссификации эпифиза бедра; 4 — неоссифицированный хрящ эпифиза; 5 — капсула сустава; 6 — медиальный мениск.
На сонограммах также можно точно определить крупные периферические нервы. Нормальные периферические нервы имеют вид эхогенных фибриллярных структур в виде пучка, ограниченного сверху и снизу гиперэхогенной линией, с эхогенностью ниже таковой сухожилий и связок. Их внешний вид довольно вариабелен и зависит от локализации и ориентации нерва. При поперечном сканировании нервы приобретают зернистую структуру. Они округлой формы, имитируют картину «соль с перцем», окружены гиперэхогенной оболочкой.
МРТ ХАРАКТЕРИСТИКА СТРУКТУР ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА В НОРМЕ
Структуры опорно-двигательного аппарата имеют различные МРТ-визуализационные характеристики в зависимости от времени их релаксации. В диапазоне используемых в настоящее время аппаратов с напряженностью магнитного поля от 0,15 до 1,5 Тл релаксационное время мягкотканных структур колеблется между 250 и 1200 мс при исследовании в протонной плотности. На Т2-ВИ время релаксации большинства мягкотканных структур колеблется от 25 до 120 мс. Однако жидкостные и фиброзные ткани контрастно отличаются от остальных структур по своим характеристикам, так же как и жировая ткань. Неизмененная мышца характеризуется очень коротким временем релаксации на Т2-ВИ.
Таблица 19.3. Характеристики МР-сигнала тканей опорно-двигательного аппарата
| Структура | Т1-ВИ | Протонная плотность | Т2-ВИ |
| Жир | +++ | +++ | +++ |
| Мышца | + | + | + |
| Кортикальный слой кости | 0 | 0 | 0 |
| Сухожилие | 0 | 0 | 0 |
| Связка | 0 | 0 | 0 |
| Капсула | 0 | 0 | 0 |
| Фиброзный хрящ | 0 | 0 | 0 |
| Гиалиновый хрящ | ++ | ++ | + |
| Внутрисуставная жидкость | + | + | +++ |
Примечание: +++ — высокая интенсивность сигнала (белое); ++ — средняя интенсивность сигнала (различные варианты серого); + — низкая интенсивность сигнала (темно-серое); 0 — отсутствие сигнала (черное).
Жировая ткань имеет очень короткое время релаксации на Т1-ВИ. Большинство других мягкотканных структур имеют более длинное время релаксации на Т1-ВИ, чем жировая ткань, и более длинное время релаксации на Т2-ВИ по сравнению с мышечными структурами. Протонная плотность компактной кости, сухожилия и плотной фиброзной ткани столь низка, что на всех МР-изображени-ях они имеют низкую интенсивность сигнала.
Интенсивность сигнала суставного (гиалинового) хряща и фиброзного хряща мениска различны вследствие различного содержания в них воды.
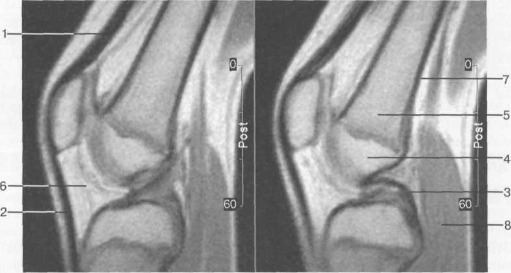
Рис. 19.11. МРТ коленного сустава, 15 лет. Сагиттальная плоскость, Т1-ВИ. Нормальный сигнал от структур опорно-двигательного аппарата.
1 — сухожилие; 2 — наружная связка (lig. patella); 3 — внутренняя связка (задняя крестообразная связка); 4 — сигнал от костного мозга эпифиза; 5 — сигнал от костного мозга метафиза; 6 — инфрапателлярное жировое тело (тело Гоффа); 7 — кортикальный слой кости; 8 — сигнал от мышцы.
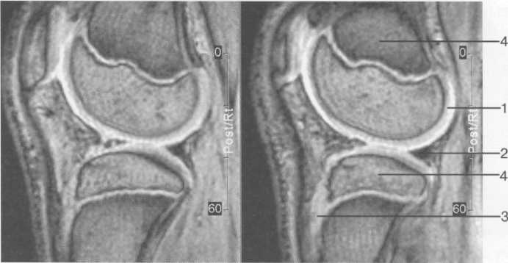
Рис. 19.12. МРТ коленного сустава (12 лет). Сагиттальная плоскость, Т2-ВИ. Нормальный сигнал от структур опорно-двигательного аппарата.
1 — сигнал от суставного (гиалинового) хряща; 2 — сигнал от мениска (фиброзного хряща); 3 — сигнал от росткового эпифизарного хряща; 4 — сигнал от костного мозга эпифиза и метафиза.
Характеристики сигнала в зависимости от МР-последовательности структур опорно-двигательного аппарата представлены в табл. 19.3 (рис. 19.11, 19.12).
МРТ-характеристики костного мозга имеют отчетливую возрастную зависимость в соответствии с характеристиками содержания жира, белка, воды и минерального компонента, образующих основу его структуры. Характеристика сигнала костного мозга на изображениях при различных МР-последовательностях выглядит по-разному, однако общепринятыми являются изображения при Т1- и Т2-спин-эхо программах. У взрослых желтый костный мозг в связи с высоким содержанием жирового компонента (80%) представляет на МР-изображениях интенсивность сигнала, соизмеримую с таковой подкожной клетчатки, т. е. интенсивность его сигнала выше, чем мышцы на Т1- и Т2-ВИ. Красный костный мозг содержит больше воды (40%) и белка (40%), но меньше жира (20%), поэтому имеет меньшую ИС, чем желтый костный мозг на Т1-ВИ. Таким образом, красный костный мозг незначительно выше по интенсивности сигнала неизмененной мышечной ткани или неизмененного межпозвоночного диска на Т1-ВИ.
Несколько другая картина определяется у детей. У новорожденных красный костный мозг содержит очень мал о жира, поэтому интенси вность его сигнала на Т1 — ВИ будет н иже И С мышцы примерно до возраста 2 месяцев. После 1 года ИС красного костного мозга равна таковой неизмененного межпозвоночного диска, а к 5 годам будет даже превышать ее на Т1-ВИ. На изображениях в протонной плотности и на Т2-ВИ интенсивность сигнала красного и желтого костного мозга примерно идентична (рис. 19.11, 19.12).
