Мальабсорбция. Диагностика, признаки, клинические тесты, пример
Патофизиология органов пищеварения. Джозеф М. Хендерсон. 1997
Глава 6. Мальабсорбция
- Патофизиология переваривания
- Жевание и слюноотделение
- Кислота и пепсин желудка. Измельчение и перемешивание пищи
- Секреция желчи
- Панкреатическая секреция
- Всасывание в кишечнике
- Общая физиология всасывания в кишечнике
- Кишечные ворсинки и микроворсинки
- Основные механизмы всасывания и транспорта веществ
- Частная физиология всасывания в кишечнике
- Всасывание воды и электролитов
- Всасывание аминокислот
- Всасывание углеводов
- Всасывание жиров
- Всасывание витаминов и минеральных веществ
- Признаки и симптомы мальабсорбции
- Диарея
- Снижение массы тела
- Потеря белков
- Дефицит витаминов
- Клинические корреляции
- Недостаточность желчных кислот
- Заболевания печени
- Обструкция желчевыводящих путей
- Дисбактериоз
- Заболевания. Резекция подвздошной кишки
- Нарушения функций желудка
- Постгастрэктомический синдром
- Злокачественная анемия. Ахлоргидрия
- Ваготомия
- Патология слизистой оболочки кишечника
- Целиакия (спру)
- Тропическая спру
- Ишемическая энтеропатия
- Лучевая (радиационная)энтеропатия
- Другие заболевания
- Непереносимость лактозы
- Синдром короткой кишки
- Протеинтеряющая энтеропатия
- Клинические тесты при синдроме мальабсорбции
- Анализы крови
- Выявление жира в стуле
- Водородный дыхательный тест
- D-ксилозный тест
- Рентгенологическое исследование тонкой кишки
- Биопсия тонкой кишки
- Тест Шиллинга
- Дыхательный тест для оценки содержания желчных кислот
- Оценка а1-антитрипсина в кале
- Клинический пример
- Заключение
Процессы переваривания и всасывания пищи протекают незаметно для здорового человека до тех пор, пока не возникают какие-либо нарушения, приводящие к мальабсорбции. Для понимания механизмов этих нарушений необходимо рассмотреть физиологию переваривания и всасывания пищи.
Синдром мальабсорбции характеризуется нарушением или неадекватным всасыванием питательных веществ в пищеварительном тракте. Мальабсорбция может быть вызвана дисфункцией желудка, тонкой кишки, печени или поджелудочной железы. Например, постоперационные состояния (резекция желудка, тонкой кишки), повреждения слизистой оболочки кишечника (тропическая спру, глютен-зависимая нетропическая спру) и панкреатическая недостаточность нередко сопровождаются синдромом мальабсорбции. У таких больных часто отмечаются потеря массы тела и гиповитаминоз. Иногда больные жалуются на зловонный стул. Мальабсорбция может быть опасной для жизни, если это состояние не компенсируется потреблением питательных веществ.
В данной главе разбираются физиологические механизмы всасывания и усвоения питательных веществ. Обсуждаются основные причины развития мальабсорбции, а также проблемы, наиболее часто возникающие при данном синдроме.
Признаки и симптомы мальабсорбции
Мальабсорбция представляет собой синдром, который сочетает симптомы, включающие диарею, потерю массы тела, белковую недостаточность и признаки гиповитаминоза. Выраженность каждого симптома зависит от степени дефицита питания, а также от того, в каком органе произошли наибольшие нарушения биохимических процессов. Поэтому клинические проявления мальабсорбции разнообразны: от отсутствия видимых симптомов (или наличия легких признаков гиповитаминоза) до выраженной потери массы тела и стеатореи.
Диарея
Диарея при мальабсорбции развивается преимущественно по принципу осмотического механизма, однако при некоторых общих заболеваниях тонкой кишки может присоединяться и секреторный компонент. Клинически по характерным признакам обнаруживается дефицит углеводов и жиров. Нарушения всасывания белков не так заметны (за исключением умеренного дефицита при наличии наследственного нарушения всасывания определенных аминокислот). При голодании, в отличие от истинной секреторной диареи, диарея при мальабсорбции уменьшается.
Осмотическая диарея является характерным признаком нарушения всасывания углеводов, так как наличие в просвете кишечника непереваренных и невсосавшихся углеводов за счет их осмотической активности способствует выходу в просвет кишки воды. Более того, когда углеводы попадают в толстую кишку, они метаболизируются бактериями до жирных кислот с короткой цепью, повышающих осмоляльность содержимого толстой кишки, что также сопровождается выходом воды в просвет кишечника. Жирные кислоты с короткой цепью абсорбируются колоноцитами, и это несколько снижает осмоляльность в просвете кишки. Однако, если поступление углеводов в толстую кишку превышает способность микроорганизмов их метаболизировать, углеводы остаются в просвете кишки как осмотически активные вещества. Жирные кислоты с короткой цепью являются органическими анионами, что, соответственно, приводит к повышению содержания катионов и дальнейшему увеличению осмоляльности в просвете кишечника, а также поступлению туда воды. Нарушение всасывания углеводов часто сочетается с метеоризмом из-за ферментативного расщепления углеводов микроорганизмами.
Стеаторея является признаком нарушения всасывания жиров и может быть связана со снижением секреции желчи или сока поджелудочной железы, поражением энтероцитов или обструкцией лимфатических путей. Стеаторея — характерный признак общего синдрома мальабсорбции, более значимый, чем нарушение всасывания белков или углеводов. В толстой кишке бактерии гидроксилируют непереваренные жиры, что повышает проницаемость клеток и стимулирует активную секрецию анионов колоноцитами. В результате объем каловых масс увеличивается, стул становится светлее и приобретает очень неприятный запах. Стул содержит много жиров.Часто он плохо смывается и плавает в унитазе. Это происходит из-за наличия в нем газов, выработанных бактериями из невсосавшихся углеводов. Стеаторея развивается, если более 100 см подвздошной кишки резецировано или имеет нарушенную функцию, поскольку при этом возникает дефицит желчных кислот из-за нарушения их всасывания в подвздошной кишке, который печень не в состоянии восполнить. Если поражается менее 100 см подвздошной кишки, то потери желчных кислот обычно восполняются посредством синтеза в печени, однако повышение содержания в толстой кишке желчных кислот стимулирует секрецию электролитов и воды колоноцитами, что вызывает диарею.
Заболевания, при которых поражается слизистая оболочка тонкой кишки, также вызывают диарею с секреторным компонентом. Например, при повреждении кончиков ворсинок, оставшиеся интактными крипты компенсаторно гиперплазируются. Недифференцированные клетки крипт не имеют необходимых дисахаридаз и пептидаз или натрийсвязанных транспортеров, служащих для абсорбции ряда веществ. Клетки также теряют Na+,H+-антипорт и Сl–,НСО3–-антипорт на апикальных участках мембран энтероцитов. Однако эти клетки остаются способными секретировать хлор, благодаря наличию Na+,K+ATФазы и Na+,K+,Cl–-котранспортера. Общим результатом является нарушение абсорбции натрия и воды и усиленная секреция осмотически активных хлоридов, приводящая к секреторной диарее.
Снижение массы тела
Причины снижения массы тела при мальабсорбции различны. Характерные для мальабсорбции длительные заболевания слизистой оболочки кишечника вызывают анорексию и, как следствие, общее истощение. При нарушении всасывания питательных веществ в желудочно-кишечном тракте органы начинают использовать запасы жиров и белков организма, что приводит к уменьшению массы тела. Поступление питательных веществ из-за мальабсорбции не соответствует потере запасов, возникает отрицательный баланс между поступлением и потреблением калорий. Несмотря на компенсаторную гиперфагию, у больных наблюдается потеря массы тела.
Потеря белков
В норме экскреция белка в просвет кишечника либо отсутствует, либо очень мала (может быть незначительный катаболизм структурных белков). При мальабсорбции нормальный барьер слизистой оболочки кишечника либо отсутствует, либо поврежден, что приводит к выходу белков из интерстициального пространства через энтероцит в просвет кишечника. Альбумины, как главные белки плазмы крови, при этом теряются через стенку кишечника быстрее, чем могут быть синтезированы в печени. Более того, нарушается всасывание аминокислот, а значит, и сам процесс синтеза альбуминов. Как следствие гипопротеинемии появляются отеки и асцит. Обструкция лимфатических сосудов независимо от повреждения слизистой оболочки способствует потере белков через кишечник за счет повышения гидростатического давления и увеличения интерстициального пространства. Это давление может превысить устойчивость барьера энтероцитов, вызывая выход лимфы и белков в просвет кишечника.
Дефицит витаминов
Всасывание жирорастворимых витаминов A, D, Е и К происходит по таким же механизмам, как и жиров пищи. Нарушения образования мицелл, отсутствие щелочной среды в просвете кишечника, нарушение метаболизма в энтероцитах и лимфооттока приводит к нарушению всасывания. Поскольку основное место абсорбции — тощая кишка, то поражение слизистой оболочки именно этой области приводит к нарушению всасывания витаминов. Для всасывания жирорастворимых витаминов наличие панкреатической липазы не является обязательным, поэтому при панкреатической недостаточности редко наблюдается выраженный дефицит витаминов.
Нарушение всасывания фолатов встречается при заболеваниях тощей кишки, так как в ней на апикальной мембране энтероцитов имеется фермент конъюгаза. Потеря неповрежденных энтероцитов исключает нормальный метаболизм фолатов и образование 5-метилтетрагидрофолиевой кислоты (многие препараты, такие как метотрексат, способны нарушить образование тетрагидрофолиевой кислоты). Это приводит к нарушению всасывания фолатов.
Для всасывания витамина В12 необходимо наличие внутреннего фактора и интактного состояния слизистой оболочки подвздошной кишки. Нарушения образования соединения ВФ—В12 в двенадцатиперстной кишке (панкреатическая недостаточность, низкий рН в просвете кишки, снижение уровня ВФ) или связывания ВФ—B12 в подвздошной кишке (резекция или воспаление) приводят к нарушению всасывания витамина B12.
Железо абсорбируется в виде геминового или негеминового железа. Нарушение перевода железа из трехвалентного в двухвалентное, вызванное снижением кислотности желудочного сока или развитием дуоденита, а также быстрым сбросом химуса, может приводить к нарушению всасывания. Поскольку геминовое железо всасывается лучше негеминового, его прием препятствует развитию железодефицита в этих случаях.
Клинические корреляции
Экзокринная панкреатическая недостаточность
Наиболее частая причина экзокринной панкреатической недостаточности — хронический панкреатит, являющийся, как правило, следствием алкоголизма. Развитие хронического панкреатита обычно постепенное, поэтому ранняя диагностика часто затруднена. Со временем заболевание прогрессирует, возникает серьезное повреждение поджелудочной железы. При потере экзокринной функции поджелудочной железы нарушение всасывания жиров и белков наблюдается в 90 % случаев. Нарушение всасывания белков возникает из-за недостаточной секреции трипсиногена, химотрипсиногена, проэластазы и прокарбоксипептидаз А и В. Снижение секреции липазы происходит раньше нарушения секреции протеаз, поэтому развивается стеаторея. Нарушение всасывания углеводов наблюдается редко вследствие больших резервных возможностей амилазы; реальный дефицит углеводов возникает при снижении секреции амилазы более чем на 97 %. Нарушение секреции бикарбонатов поджелудочной железой еще больше ограничивает переваривание липидов за счет инактивации липазы и нарушения образования мицелл из-за преципитации желчных кислот. При снижении экскреторной функции поджелудочной железы нарушается также и всасывание витамина В12. Связь R-белок-В12 расщепляется в щелочной среде кишечника, позволяя ВФ связаться с витамином B12. Трипсин гидролизует R-белок и бикарбонаты, секретирующиеся поджелудочной железой, ускоряет связывание ВФ—В12. При снижении секреции бикарбонатов нарушается и всасывание витамина В12.
Недостаточность желчных кислот
Заболевания печени
При многих заболеваниях печени повреждаются гепатоциты и нарушается их функция. Поскольку желчь секретируется гепатоцитами, ее образование уменьшается при циррозах печени или хронических гепатитах. Хотя снижение синтеза несколько ограничивает общий пул циркулирующих желчных кислот, стеаторея развивается все-таки редко, чаще наблюдаются более легкие степени нарушения всасывания жиров.
Обструкция желчевыводящих путей
Наличие камней в желчном пузыре или рака головки поджелудочной железы может уменьшить проходимость желчных протоков и выделение желчи в просвет двенадцатиперстной кишки, что сопровождается развитием желтухи. Как и при хронических заболеваниях печени, степень нарушения всасывания жиров обычно легкая и не приводит к стеаторее.
Дисбактериоз
При этом синдроме небольшое количество (до 105 микробов/мл) нормальной грамположительной аэробной флоры замещается большим количеством грамотрицательных микроорганизмов (Escherichia coli) и анаэробной флоры (Clostridia и Bacteroides). Чрезмерный рост микроорганизмов наблюдается при снижении моторики кишки (склеродермия, сахарный диабет), частичной обструкции тонкой кишки (постхирургические стриктуры, болезнь Крона), дивертикулах тонкой кишки и уменьшении секреции желудочного сока. При снижении кислотности желудочного сока количество бактерий в тонкой кишке значительно возрастает. При этом синдроме они не повреждают слизистую оболочку, а остаются в просвете кишки. Типичным признаком дисбактериоза является возникновение диареи. Микроорганизмы в просвете кишки деконъюгируют и дегидроксилируют желчные кислоты, что приводит к нарушению образования мицелл, а следовательно, и всасывания жиров. Некоторые анаэробные микроорганизмы непосредственно разрушают дисахаридазы микроворсинок, вызывая нарушение всасывания углеводов. В присутствии бактерий снижается активность энтерокиназы, что приводит к недостаточной активации панкреатических протеаз, нарушению начальных этапов переваривания белков. Микроорганизмы в кишечнике конкурентно потребляют витамины и аминокислоты. За счет такого конкурентного всасывания комплекса ВФ— B12 дисбактериоз приводит к дефициту витамина b12, что снижает его абсорбцию в подвздошной кишке. Вследствие нарушения образования мицелл нарушается и всасывание витаминов A, D, Е, К, хотя дефицит витамина К возникает редко из-за его синтеза микрофлорой кишечника. Железодефицитная анемия развивается скорее вследствие хронических кишечных кровотечений, а не из-за нарушения всасывания. Однако, если причиной дисбактериоза является развитие ахлоргидрии, нарушение всасывания негеминового железа может привести к возникновению дефицита железа.
Заболевания. Резекция подвздошной кишки
Подвздошная кишка очень важна для кишечно-печеночной циркуляции желчных кислот и всасывания витамина В12. Кроме того, в ней продолжают всасываться питательные вещества и вода. Тяжелое воспаление или стриктуры подвздошной кишки, типичные, например, для болезни Крона, могут быть причиной резекции участка кишки с целью ликвидации обструкции. Фистулы между петлями тонкой и толстой кишки нередко вызывают трансмуральное воспаление, приводя к сбросу питательных веществ минуя большие сегменты кишечника. При резекции более 50 см подвздошной кишки наблюдается дефицит витамина B12 из-за потери рецепторов к комплексу ВФ—В12. Длина пораженного или резецированного участка подвздошной кишки определяет причину диареи: либо из-за неабсорбированных желчных кислот, либо неабсорбированных жиров. При поражении более 100 см подвздошной кишки мальабсорбция и стеаторея возникают вследствие снижения пула солей желчных кислот. Если степень вовлеченности в патологический процесс подвздошной кишки меньше, то печень может компенсировать потери солей желчных кислот, и это предотвращает нарушение всасывания жиров. Однако наличие желчных кислот в толстой кишке стимулирует секрецию электролитов и воды в ней, что приводит к диарее. Оба нарушения связаны с недостаточностью кишечно-печеночной рециркуляции желчи.
Нарушения функций желудка
Постгастрэктомический синдром
Демпинг-синдром и вызванный мальабсорбцией дефицит нутриентов являются следствием постгастрэктомических нарушений желудка. Суть гастрэктомии состоит в удалении части желудка (антрального отдела или части тела желудка) с последующим наложением анастомоза с двенадцатиперстной кишкой (операция Бильрот I) или с петлей тощей кишки (операция Бильрот II). Обычно подобная операция выполняется при рефрактерной к терапии язве или раке желудка (рис. 6.22). Появление демпинг-синдрома обусловлено быстрым продвижением гиперосмолярной пищи в тонкую кишку в связи с отсутствием последовательного проведения сократительной волны от антрального отдела желудка к пилорическому отделу и к двенадцатиперстной кишке. Вода пассивно переходит из плазмы в гиперосмолярную среду кишечника, вызывая системную гиповолемию. Увеличение объема жидкости в просвете кишки стимулирует ее моторику и выделение вазоактивных веществ (серотонина и вазоактивного инстестинального пептида), которые вызывают вазодилатацию. Это может привести к ортостатической гипотензии или к обмороку. Ускоренная абсорбция углеводов приводит к гипергликемии, которая сопровождается гиперинсулинемией. Избыточное количество выделившегося инсулина способствует быстрой утилизации глюкозы плазмы, что приводит к развитию гипогликемии. Поэтому пациенты с демпинг-синдромом жалуются на слабость, потливость, тахикардию.

Рис. 6.22. Анастомозы по Бильрот I (слева) и Бильрот II (справа).
После гастрэктомии часто наступают мальабсорбция и мальдигестия. Снижение выработки соляной кислоты приводит к нарушению перехода железа Fe3+ в железо Fe2+, что необходимо для нормальной абсорбции. Более того, при операции Бильрот II накладывают анастомоз, полностью обходящий двенадцатиперстную кишку, в которой всасывается наибольшее количество железа, поэтому употребление гемсодержащих продуктов с пищей не корригирует мальабсорбцию. Снижение выработки соляной кислоты в желудке приводит к избыточной колонизации ЖКТ бактериями. При операциях с обходом двенадцатиперстной кишки полностью устраняется растяжение кишечной стенки химусом, вследствие чего происходит снижение выработки холецистокинина и секретина и уменьшается билиарная и панкреатическая секреции. У пациентов с гастроеюностомой поступление пищи в кишечник предшествует выделению панкреатического секрета и желчи, что приводит к развитию синдрома мальдигестии. Способность вырабатывать внутренний фактор (в норме он вырабатывается париетальными клетками тела и фундального отдела желудка) не теряется, т. к. при хирургической операции обычно удаляются только дистальные отделы желудка. Но у больных после гастрэктомии часто развивается хронический гастрит, атрофия желудочного эпителия, что, в конце концов, ведет к снижению выработки внутреннего фактора и, следовательно, к снижению абсорбции витамина B12.
Злокачественная анемия/Ахлоргидрия
Злокачественная анемия — это наследственное заболевание, характеризующееся ахлоргидрией, атрофическим гастритом и макроцитарной анемией, вызванной дефицитом витамина В12. Кроме того, данное заболевание сопровождается атрофией фундальных желез с потерей париетальных клеток. Характерным для злокачественной анемии является наличие аутоантител к париетальным клеткам и антител, блокирующих внутренний фактор Кастла, что свидетельствует о склонности таких больных к аутоиммунным заболеваниям. Ахлоргидрия вызывает компенсаторную гиперсекрецию гастрина в антральном отделе желудка. Таким образом, отсутствие соляной кислоты приводит к железодефицитной анемии, а снижение выработки внутреннего фактора — к В12-дефицитной анемии.
Ваготомия
Стволовая ваготомия устраняет стимулирующее действие блуждающего нерва на выработку соляной кислоты у пациентов с рефрактерной язвенной болезнью, но не денервирует весь желудок. При этом, несмотря на замедление продвижения твердой пищи, характер прохождения жидкости через желудок не меняется. Учитывая нарушение опорожнения желудка, осуществляют его дренирование. При высокоселективной ваготомии (рис. 6.23) рассекаются только ветви, снабжающие тело и фундальный отдел желудка с сохранением антральных ветвей. Это приводит к снижению секреции кислоты при нормальном опорожнении желудка и, следовательно, исключает необходимость дренирования.
Стволовая ваготомия снижает базальную секрецию на 85 % и максимальную секрецию на 50 %. После ваготомии уменьшается чувствительность париетальных клеток к гастрину. Снижение секреции соляной кислоты не приводит к железодефицитной анемии и к избыточному заселению желудка бактериями, т. к. небольшой объем секреции все же сохраняется. Парез желудка на фоне ваготомии в комбинации с дренированием нарушает обработку пищи в антральном отделе желудка и может вызвать появление мальабсорбции, поскольку в кишечник поступает большее, чем в норме, количество пищи.
Патология слизистой оболочки кишечника
Целиакия (спру)
Целиакия (глютенчувствительная энтеропатия) — заболевание тонкой кишки, характеризующееся поражением ее слизистой оболочки. Поражение вызывается глиадином — компонентом глютена, который содержится в злаковых и бобовых культурах. Заболевание чаще всего проявляется у новорожденных при добавлении каш к молочному питанию. Целиакия может развиваться и у взрослых. В этом случае диагностика заболевания затруднена. Изменения в слизистой оболочке кишки характеризуются потерей ворсинок и наличием большого количества межэпителиальных лимфоцитов (рис. 6.24). Микроскопически энтероциты уплощены, а крипты гиперплазированы. Целиакия начинается в проксимальном отделе кишечника, постепенно распространяясь дистально. Это, по-видимому, связано с тем, что переваривание и абсорбция пищи начинаются в проксимальном отделе. У большинства больных в крови присутствуют антиглиадиновые антитела, титр которых снижается в процессе лечения.
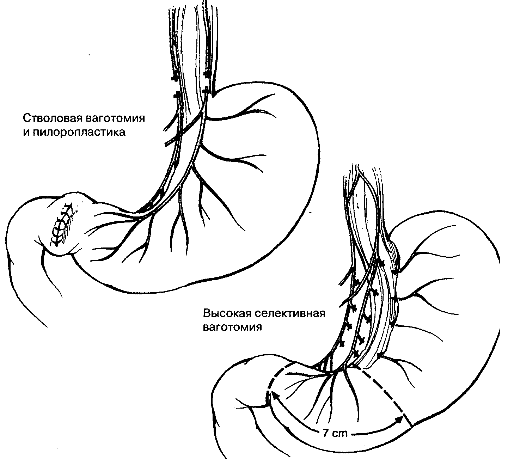
Рис. 6.23. Типы ваготомии.
Клиническая картина целиакии идентична проявлениям мальабсорбции, уровень развития которой четко отражает степень поражения слизистой оболочки кишки. При этом больные жалуются на снижение массы тела, метеоризм, вздутие живота и диарею. Диарея при целиакии проявляется по-разному, но чаще — в виде стеатореи. Нарушение усвоения углеводов, белков, жиров связано с разрушением ворсинок. Потеря гидролаз энтероцитами способствует развитию мальабсорбции углеводов, вызывая метеоризм и осмотическую диарею. Вследствие нарушения всасывания жиров происходит гидроксилирование липидов кишечными бактериями, что приводит к гиперсекреции воды клетками кишечника в сочетании со стеатореей. В тонкой кишке снижается абсорбция воды и электролитов. На этом фоне нарушаются транспорт натрия и секреция хлоридов, что связано с увеличением количества недифференцированных энтероцитов. При целиакии в первую очередь поражаются проксимальные отделы кишки, а это приводит к нарушению абсорбции железа и фолиевой кислоты. Всасывание жирорастворимых витаминов также снижено. Удаление глютена из диеты способствует восстановлению ворсинок и, следовательно, нормализации абсорбции. Отдаленным осложнением целиакии может быть развитие злокачественной лимфомы.
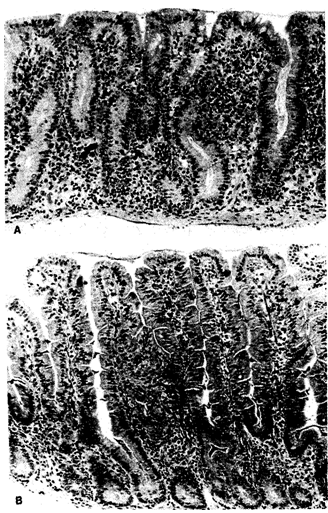
Рис. 6.24. Целиакия (спру).
(A) — характерная сглаженная поверхность слизистой оболочки при биопсии: ворсинки атрофичны, крипты удлинены. Собственная пластинка инфильтрирована клетками хронического воспаления, а поверхностный эпителий — лимфоцитами.
(B) — вид слизистой оболочки того же больного после 3-х недель безглютеновой диеты (больной находился на парентеральном питании). Отмечается восстановление ворсинок и уменьшение воспалительной инфильтрации собственной пластинки и поверхностного эпителия. Сравните эти параметры.
Тропическая спру
Тропическая спру — спутник многих путешествующих по тропикам. Проявляется диареей,.а на поздних стадиях развития — дефицитом общего питания. Этиология заболевания до конца не ясна, но существует мнение, что оно возникает в результате действия токсина, выделяемого в кишечнике аэробной колиформной флорой. Тропическая спру поражает всю тонкую кишку. Микроскопически определяются: удлинение крипт, расширение и укорочение ворсинок, инфильтрация слизистой оболочки клетками, типичными для хронического воспаления. Полное уплощение ворсинок встречается крайне редко.
Поражение слизистой оболочки тонкой кишки нарушает процесс обработки углеводов, жиров и белков энтероцитами, способствуя развитию осмотической диареи и стеатореи. Фолиевый дефицит обусловлен нарушением функции фермента конъюгазы, локализованной на микроворсинках, а также мальабсорбцией, связанной с патологией микроворсинок и нарушением механизмов продвижения питательных веществ через мембрану энтероцитов. Дефицит витамина B12 возникает значительно позднее, после истощения его запасов. Дефицит фолиевой кислоты и витамина в12 приводит к развитию макроцитарной анемии. Дефицит жирорастворимых витаминов возникает крайне редко, хотя всасывание их снижено. Секреция воды и электролитов нарушена, т. к. поврежден транспортер натрия, а в криптах увеличено число незрелых энтероцитов. При тропической спру диарея, обусловленная желчными кислотами, не развивается, т. к. отсутствуют анаэробные бактерии, способные деконъюгировать желчные соли. Даже при вовлечении в процесс подвздошной кишки печеночно-кишечная циркуляция желчных кислот страдает лишь незначительно. В лечении необходимо использовать фолаты, витамин в12, тетрациклин.
Ишемическая энтеропатия
Хроническая ишемия брыжейки обычно возникает у больных атеросклерозом из-за закупорки двух из трех главных висцеральных артерий (подвздошной, верхней брыжеечной, нижней брыжеечной). Это заболевание проявляется мигрирующими болями в животе, выраженным похуданием, анорексией, страхом перед едой. Степень мальабсорбции пропорциональна степени повреждения кишечной стенки. Так, при ишемии степень поражения варьирует от повреждения кончиков ворсинок до вовлечения в процесс всей стенки кишки. На первой стадии развития болезни нарушаются проницаемость мембраны и контакты энтероцитов, что приводит к потере белков. В дальнейшем изменяются функция ферментов микроворсинок и механизмы продвижения питательных веществ через мембраны энтероцитов. Лечение заключается в устранении ишемии и иссечении пораженного участка кишки.
Лучевая (радиационная) энтеропатия
Радиационная энтеропатия — заболевание, связанное с облучением кишки, например при лечении онкологических заболеваний. Через 2 нед после лучевого поражения возникает острый отек слизистой оболочки, а позднее атрофия ворсинок и утончение слизистой оболочки. Это приводит к появлению диареи, которая прекращается с окончанием курса лучевой терапии. Повреждение стенки кишки усугубляется присутствием желчных кислот и панкреатического секрета. До восстановления энтероцитов (за счет миграции клеток из крипт) может наблюдаться кратковременный дефицит витамина B12, желчных кислот и дисахаридов. Хронические нарушения при лучевой энтеропатии могут проявиться даже через 30 лет. Хроническая лучевая энтеропатия сопровождается мальабсорбцией различной степени, но основной проблемой является развитие стриктур кишечника. Поражение подвздошной кишки, частичное или на большом протяжении, нередко приводит к развитию дефицита витамина B12, нарушению кишечно-печеночного обмена желчных кислот. В связи с этим могут возникнуть стеаторея, либо диарея, вызванная гиперсекрецией воды клетками кишечника. Лечение состоит в проведении симптоматической терапии диареи с восполнением дефицита питательных веществ.
Другие заболевания
Непереносимость лактозы
Дефицит лактазы — генетически детерминированное заболевание, проявляющееся снижением активности лактазы в кишечнике с момента рождения и далее в течение жизни. Это заболевание чаще встречается у жителей стран Африки, Азии, Ближнего Востока, а также у чернокожего населения Америки. Недостаточность лактазы наблюдается при многих заболеваниях кишечника. В этом случае нарушается всасывание лактозы, возрастает ее бактериальная ферментация в кишечнике, что вызывает увеличение осмотического давления в просвете кишки и способствует развитию диареи. Исключение лактозы из диеты предотвращает появление диареи.
Синдром короткой кишки
Синдром короткой кишки возникает после различных операций с резекцией тонкой кишки (травмы, тонкокишечная непроходимость, сосудистые тромбоэмболии, тяжелая форма болезни Крона и др.). Симптомы заболевания зависят от длины сохранившегося участка кишки. Резекция 25 % кишки и более всегда приводит к появлению мальабсорбции. Несмотря на компенсаторные изменения в оставшейся части кишки, возникновение мальабсорбции и специфических дефицитов всасывания нутриентов зависит от локализации места резекции. Возникающая после резекции тонкой кишки гиперсекреция соляной кислоты приводит к повреждению слизистой оболочки кишки, нарушению образования мицелл и функции ферментов поджелудочной железы. Эти эффекты потенцируются гастрином. Резекция проксимального участка тонкой кишки нарушает выделение секретина и холецистокинина в ответ на растяжение кишки, а также желудочную и билиарную секрецию, что вызывает дефицит железа и фолиевой кислоты. Резекция подвздошной кишки вызывает дефицит витамина В12, а в связи с уменьшением площади поверхности слизистой оболочки кишки снижается абсорбция жиров, белков и углеводов. Также возможны выраженная потеря жидкости до 5 л/сут из-за мальабсорбции и нарушения секреции жидкости и развитие дефицита жирорастворимых витаминов. В случае резекции илеоцекального отдела колиформная микрофлора проникает в тонкую кишку и там интенсивно размножается, что усугубляет мальабсорбцию. Но этот избыточный рост бактерий способствует образованию большого количества синтезируемого бактериями витамина К. Нарушение абсорбции в кишечнике связано с более быстрым, чем в норме, пассажем пищи и, следовательно, со снижением продолжительности абсорбции. Поэтому основным проявлением заболевания является диарея, сопровождающаяся дефицитом питательных веществ. Лечение: терапия диареи и заместительная терапия нарушений всасывания.
Протеинтеряющая энтеропатия
Протеинтеряющая энтеропатия — генерализованное заболевание, проявляющееся выделением белков в кишечник с развитием гипопротеинемии и гипогаммаглобулинемии. Выраженность экскреции не зависит от величины молекул белка. Клинически заболевание проявляется отеками тела вследствие выхода альбумина из сосудистого русла. Потеря белка встречается при заболеваниях, развивающихся с обструкцией лимфатических протоков (лимфоангиоэктазия), при которых повышение гидростатического давления вызывает выход лимфы, а следовательно, и белков в просвет кишки. Поражение слизистой оболочки кишки при болезни Крона и спру нарушает целостность эпителиального барьера и позволяет белкам интерстициальной жидкости проходить в просвет кишки. Лечение этих заболеваний обычно устраняет гипопротеинемию.
Нарушения моторики
Избыточное содержание тиреоидного гормона при гипертиреозе уменьшает время прохождения пищи по кишечнику, и следовательно, продолжительность переваривания и абсорбции в нем жиров, что вызывает диарею и стеаторею. Коррекция гипертиреоза восстанавливает моторику.
Считается, что диарея при сахарном диабете носит вторичный характер и связана с диабетической нейропатией. У таких пациентов на фоне нарушения экзо- и эндокринной функций поджелудочной железы развивается стеаторея. Снижение моторики антрального отдела желудка нарушает начальное эмульгирование жиров и также способствует возникновению стеатореи. Нарушение автономной вегетативной регуляции кишечника приводит к кишечному стазу, повышенному размножению бактерий, к деконъюгации желчных кислот, мальабсорбции жиров. В этом случае возможно проведение терапии тетрациклином, но чаще ограничиваются симптоматическим лечением.
Склеродермия (системный склероз) — генерализованное поражение соединительной ткани с дегенеративными и воспалительными изменениями и с исходом в фиброз. Снижение моторики тонкой кишки связано с уменьшением количества гладкомышечных клеток кишечной стенки. Возникает кишечный стаз и повышенное размножение бактерий. В этом случае необходимы коррекция избыточного размножения бактерий и восстановление моторики тонкой кишки.
Амилоидоз — системное заболевание, связанное с отложением внеклеточных депозитов белка амилоида. В процесс вовлекаются многие органы. В ЖКТ амилоид откладывается в гладкомышечной ткани, в сплетениях автономной нервной системы, вызывая нарушение моторики тонкой кишки. Мальабсорбция сочетается со сниженной моторикой кишечника, ишемией, избыточным размножением бактерий. При этом также возникает диарея. В случаях развития вторичного амилоидоза лечение может привести к регрессии заболевания.
Клинический пример
Женщина в возрасте 48 лет жалуется на сжимающие боли в области живота, на вздутие живота, жидкий стул, повышенную утомляемость в последние 15 мес. За этот период она похудела на 18 кг. Частота стула у пациентки составляет обычно 3—4 раза в сутки, стул имеет зловонный запах, плохо смывается водой. До заболевания пациентка была здоровым человеком, никогда не госпитализировалась.
Очевидно, что в настоящее время больная страдает хроническим заболеванием ЖКТ. Вздутие живота, диарея и изменения в стуле свидетельствуют о нарушении всасывания углеводов. Наличие зловонного стула свидетельствует о нарушении всасывания жиров. Похудание также позволяет предположить развитие синдрома мальабсорбции.
Пациентка выглядит истощенной, пальпация живота — без особенностей, в кале нет скрытой крови. Результаты проведенных тестов не выявили нарушений функции печени, почек; содержание в крови электролитов в пределах нормы. Однако наблюдалось снижение уровня альбумина в крови до 26 г/л, а также снижение содержания гемоглобина до 110 г/л и уменьшение среднего объема эритроцитов; уровень железа в крови снижен, а железосвязывающая способность сыворотки повышена.
Уменьшение уровня альбумина в крови может свидетельствовать либо о нарушении функции печени, либо о потере белка через ЖКТ. Так как функция печени не нарушена, следовательно, снижение уровня альбумина связано с наличием мальабсорбции, при которой наблюдается недостаток всасывания аминокислот. Возможна железодефицитная анемия, поскольку низкий уровень железа в крови и снижение уровня гемоглобина свидетельствуют о нарушении всасывания железа в дистальной части тонкой кишки. Кроме того, отсутствие крови в кале позволяет исключить наличие постгеморрагической анемии.
При предполагаемом синдроме мальабсорбции целесообразно провести ксилозный тест. При его проведении больная в течение 5 ч выделила 2.2 г ксилозы. Кроме того, необходимо провести рентгенологическое исследование тонкой кишки и эндоскопическое исследование верхних отделов ЖКТ с биопсией двенадцатиперстной кишки (рис. 6.26 и 6.27).
Результаты D-ксилозного теста подтвердили наличие синдрома мальабсорбции и нарушений слизистой оболочки кишечника. Рентгенологическое исследование выявило уменьшение складчатости слизистой оболочки тонкой кишки, что свидетельствует о ее диффузном вовлечении в патологический процесс. Биопсия выявила атрофию ворсинок, лимфоцитарную инфильтрацию слизистой оболочки, обилие межэпителиальных лимфоцитов, удлинение кишечных крипт. Эти изменения позволяют предполагать спру (целиакию).
Рис. 6.26. Рентгенологическое исследование тонкой кишки.
Больной была рекомендована безглютеновая диета, в результате соблюдения которой через несколько недель исчезли диарея, вздутие живота и начала увеличиваться масса тела. Но через 2 года больная вновь стала жаловаться на разлитую боль в животе и диарею, несмотря на соблюдение безглютеновой диеты. За 2 мес она опять похудела на 10 кг. Было повторено рентгенологическое исследование тонкой кишки (рис. 6.28).
Если при соблюдении безглютеновой диеты вновь появляются жалобы на боли в животе и наблюдается снижение массы тела, это свидетельствует о начавшемся рецидиве синдрома мальабсорбции, т. е. об осложнении течения целиакии. На рентгенограмме выявляются нарушение структуры кишечника с участками расширения и сужения просвета кишки, нарушение расположения кишечных петель, а также целостности слизистой оболочки, что свидетельствует о ее инфильтрации. Все это похоже на лимфому, которая может развиваться у больных с целиакией.
Рис. 6.27. Биопсия слизистой оболочки тонкой кишки пациентки.
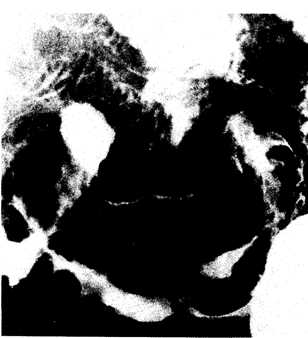
Рис. 6.28. Рентгенограмма тонкой кишки больной через 2 года после начала заболевания.
Для уточнения диагноза были проведены радиологические исследования, диагностическая лапаротомия, и на основании биопсии был поставлен диагноз Т-клеточной лимфомы. Онкологом рекомендована лучевая терапия в комбинации с химиотерапией, а от пациентки получено согласие на это лечение.
Заключение
Процессы переваривания и всасывания требуют координации деятельности всего желудочно-кишечного тракта, начиная с пережевывания, выделения слюны, секреции соляной кислоты, механической обработки пищи в желудке, выделения секретов поджелудочной железы и печени и кончая нормальной моторикой кишечника и целостностью его слизистой оболочки. Нарушения переваривания и всасывания приводят к мальабсорбции белков, жиров, углеводов и, следовательно, к возникновению диареи, к потере массы тела, витаминной недостаточности. Выявление синдрома мальабсорбции необходимо для своевременного начала проведения поддерживающей терапии. Для ранней диагностики важно внимательно проанализировать анамнез заболевания, провести физикальное обследование пациента и использовать специфичные для выявления синдрома мальабсорбции методы исследований.
