ГРИПП (INFLUENZA)
Основы молекулярной биологии вирусов и антивирусной терапии. Зинченко А.И., Паруль Д.А. — 2005
Глава 6. Основные социально значимые вирусные инфекции и борьба с ними
- Грипп (influenza)
- Характеристика возбудителя
- Патогенез
- Лечение и профилактика гриппа
- Угроза пандемии и перспективы создания противогриппозной вакцины
- Вирусные гепатиты (hepatitis virosa)
- Общая характеристика гепатитов
- Вирусный гепатит А
- Вирусный гепатит Е
- Вирусный гепатит В
- Вирусный гепатит D
- Вирусный гепатит С
- Герпетическая инфекция (herpes simplex)
- Характеристика возбудителя
- Патогенез
- Профилактика и лечение герпетической инфекции
- ВИЧ-инфекция/СПИД
- Общие вопросы
- Эпидемиология
- Патогенез
- Химиотерапия ВИЧ-инфекции
- Перспективы борьбы с.ВИЧ-инфекцией
Характеристика возбудителя гриппа
Структура и свойства. Вирус гриппа (Mixovirus influenzae) принадлежит к сем. Orthomyxoviridae. Вирион (рис. 6.1) относится к категории сложных и имеет размер 80- 120 нанометров. Сердцевина вируса, где находится нуклеокапсид, содержит одноцепочечную отрицательную цепь РНК, состоящую из 8 фрагментов, которые кодируют 10 белков. Нуклеокапсид имеет спиральную симметрию. Снаружи он покрыт слоем матриксного белка (Ml), который примыкает к двухслойной липидной оболочке. На поверхности этой оболочки выступают гликопротеидные «шипы» — гемагглютенин, названный по способности агглютенировать эритроциты, и нейраминидаза. Гемагглютенин обеспечивает возможность вируса присоединяться к клетке. Нейраминидаза отвечает за способность вирусной частицы проникать в клетку-хозяина и выходить из клетки после завершения цикла размножения.
Белок, связанный с РНК (называемый также S-антигеном), постоянен по своей структуре и определяет тип вируса (А, В или С). Поверхностные антигены (гемагглютенин и нейраминидаза — V-антигены), напротив, изменчивы и определяют разные штаммы одного типа вируса.
Вирус гриппа при температуре 4°С может сохраняться в течение 2-3 недель. При комнатной температуре разрушается в течение нескольких часов. Быстро погибает вирус при нагревании, высушивании, действии ультрафиолета.
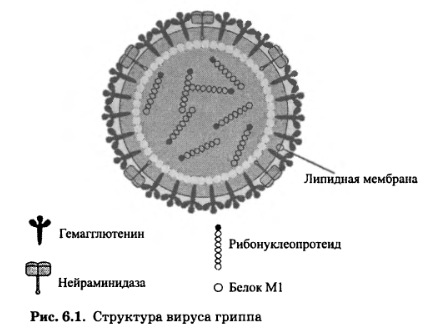
Рис. 6.1. Структура вируса гриппа
Вирус вызывает острое респираторное заболевание, протекающее с явлениями общей интоксикации и поражением респираторного тракта. Следует отметить, что под названием «острые респираторные заболевания» (ОРЗ) объединены грипп и большая группа болезней, характеризующихся преимущественным поражением дыхательных путей. К ним относятся парагрипп, аденовирусная, риновирусная, коронавирусная, респираторно-синцитиальная инфекции. Статистика свидетельствует, что каждый взрослый человек в среднем в год болеет 2 раза гриппом или другими ОРЗ.
Вирус гриппа А, как правило, вызывает заболевание средней и сильной тяжести. Поражает как человека, так и некоторых животных. Именно вирусы гриппа А ответственны за появление пандемий и тяжелых эпидемий. Имеется множество подтипов вируса гриппа А, которые классифицируются по поверхностным антигенам. Согласно меморандуму ВОЗ, гемагглютенин вируса гриппа А имеет 15 антигенно различных типов, из которых только первый, второй и третий вызывают заболевания у человека. Остальные типы вызывают заболевания у птиц и многочисленных млекопитающих: от свиней и лошадей до китов и моржей. Кроме того, у вируса различают 9 типов нейраминидазы.
Вирус видоспецифичен, т.е., как правило, вирус птиц не может поражать свинью или человека, и наоборот. Однако вспышка птичьего гриппа (H5N1) в Гонконге в 1997 г. (когда было отмечено заражение человека от птиц) подтвердила, что в жизни бывают исключения из правил.
Справедливости ради необходимо отметить, что вирус H5N1 поразил в Гонконге только 18 человек. Если бы такой вирус смог переходить от человека к человеку, то в 6 миллионном городе была бы колоссальная эпидемия. К счастью, этого не произошло.
Предполагается, что резервуаром вирусов в природе являются водоплавающие птицы, поскольку в них обнаружены все известные серотипы гемагглютенина и нейраминидазы.
Вирус гриппа В, как и вирус гриппа А, способен изменять свою антигенную структуру. Однако эти процессы выражены менее четко, чем при гриппе типа А. Вирусы типа В не вызывают пандемий и обычно являются причиной локальных вспышек и эпидемий, охватывающих одну или несколько стран. Вирусы гриппа В чаще вызывают заболевания у детей и циркулируют только в человеческой популяции.
Вирус гриппа С достаточно мало изучен. Известно, что в отличие от вирусов А и В, он содержит только семь фрагментов РНК и один поверхностный антиген. Инфицирует только человека. Симптомы болезни обычно легкие. Он не вызывает эпидемий. Чаще заболевают дети. Антигенная структура не подвержена таким изменениям, как у вирусов типа А.
Международная система кодировки вирусов гриппа. За многие годы появилось множество вариантов вируса гриппа. В связи с этим возникла необходимость в систематизации с тем, чтобы можно было отличать их друг от друга. Была разработана система кодировки, благодаря которой каждый вариант получил свой код. Например, запись А/Бангкок/1/79/(НЗМ2) включает:
- обозначение типа вируса;
- географическое место выделения вируса;
- порядковый номер выделенного в данном году вируса;
- год выделения;
- обозначение антигенного подтипа.
Если вирус был выделен у животного (а не у человека), то после типа вируса указывается сокращенное название животного.
История эпидемий гриппа. Первые упоминания о гриппе были отмечены много веков назад — еще в 412 г. до н.э. описание гриппоподобного заболевания было сделано Гиппократом. Первая задокументированная пандемия гриппа, унесшая много жизней, случилась в 1580 г. Печально известная «испанка», вызванная вирусом H1N1, произошла в 1918-1920 гг. Это самая сильная из известных пандемий. Она унесла около 40 млн жизней, что примерно в 3 раза больше, чем погибло в Первую мировую войну. От нее серьезно пострадали 20-40% населения земного шара. Смерть наступала крайне быстро, часто в течение одного дня человек успевал заболеть и умереть.
Возбудитель заболевания был открыт Р. Шоупом в 1931 г. Выделен вирус (А) впервые в 1933 г. английскими вирусологами В. Смитом, К. Эндрюсом и П. Лейдлоу. В 1940 г. К. Френсис и Меджил выделили вирус гриппа В. В 1947 г. М. Тейлеру удалось выделить возбудитель гриппа С.
В 1940 г. было сделано важное открытие — вирус гриппа может быть культивирован на куриных эмбрионах. Благодаря этому появились новые возможности для изучения этого возбудителя.
В 1957-1958 гг. случилась пандемия, вызванная вирусом H2N2, которая получила название «азиатский грипп». Пандемия началась на Дальнем Востоке и быстро распространилась по всему миру. Только в США во время этой эпидемии скончалось более 70 тыс. человек.
В 1968-1969 гг. произошла пандемия «гонконгский грипп», вызванная вирусом H3N2. Пандемия началась в Гонконге. Число погибших составило около 34 тыс. человек, в основном старше 65-летнего возраста.
В 1977-1978 гг. произошла относительно легкая по степени тяжести пандемия, названная «русским гриппом». Вирус гриппа (H1N1), вызвавший эту пандемию, уже вызывал эпидемию в 50-х гг. прошлого века. Поэтому в основном пострадали лица, родившиеся после 1950 г
Патогенез гриппа
Вирус проникает в клетку в результате рецептор-опос- редованного эндоцитоза (рис. 6.2). Перед этим антирецептор вируса — гемагглютенин — связывается с гликопроте- идным рецептором на поверхности клеток эпителия, выстилающего респираторный тракт. После слияния вирусной и лизосомальной мембран нуклеокапсид попадает в цитоплазму и из нее мигрирует в ядро. В ядре на вирусной (-)РНК, как матрице, вирионная РНК-транскриптаза синтезирует два класса (+)РНК:
- неполные комплементарные копии родительской цепи. Эти 3’-полиаденилированные транскрипты содержат 5’-кэп. Они экспортируются в цитоплазму и служат там в качестве мРНК, т.е. транслируются в вирусоспецифические белки;
- полные комплементарные копии матрицы. Они не полиаденилированы и служат, в свою очередь, матрицами для синтеза (-)РНК потомства.
Большинство белков (в том числе гемагглютенин и ней- раминидаза) остаются в цитоплазме. Однако белок NP (нуклеокапсидный) мигрирует назад в ядро, где он соединяется с вновь синтезированными (-)РНК потомства. Образовавшиеся капсиды мигрируют в цитоплазму. Вирионы потомства выходят из клетки путем отпочковывания. При этом клетка хотя и не лизируется (по крайней мере, на начальных стадиях заболевания), но в конечном счете неминуемо погибает.

Первоначально возбудитель реплицируется в эпителии верхних отделов дыхательных путей, вызывая гибель инфицированных клеток. Цикл репликации вируса занимает всего 4-6 ч. Через поврежденные эпителиальные барьеры вирус проникает в кровоток. Вирусемия сопровождается множественными поражениями эндотелия капилляров с повышением их проницаемости. Инкубационный период — 1-3 дня, после чего повышается температура тела с миалгиями, фарингитом, кашлем, головными болями. Ринит (характерный для других простудных заболеваний) бывает редко. Продолжительность лихорадочного периода — 3-5 сут. Основной путь передачи возбудителя — воздушно-капельный. Риск заражения максимален в местах скопления людей. Заболевший становится заразным за 24 ч до появления у него основных симптомов.
Гриппозная инфекция подавляет иммунитет, а это, в свою очередь, приводит к пневмонии и обострению сопутствующих хронических заболеваний.
Смертность от гриппа пока недооценивается. Дело в том, что больные умирают чаще всего не во время гриппа, а несколько позже. В то же время вирус удается выделять от больного только до 5-го дня заболевания. Американские физиологи подсчитали, что даже при обычном, средней тяжести гриппе человеку приходится тратить столько сил на выздоровление, что каждый случай гриппа стоит одного года жизни даже для здорового человека. Характерно, что много хроников умирает через 2-3 месяца после «выздоровления», и им ставится диагноз, не связанный с гриппом. Хотя на самом деле причиной смерти был грипп.
Грипп поражает людей всех возрастов, но особую опасность представляет для маленьких детей и пожилых людей из-за отсутствия соответствующего иммунитета у первых и ослабления иммунитета у вторых. Эпидемии гриппа случаются каждый год обычно в холодное время и поражают до 15% населения земного шара.
Периодически повторяясь, грипп (и ОРЗ) постепенно подрывают сердечно-сосудистую систему, сокращая на несколько лет среднюю продолжительность жизни человека. Грипп (и ОРЗ) занимают первое место по частоте и количеству случаев заболеваний в мире. В России ежегодно регистрируется от 27 до 41 млн заболевших гриппом и другими ОРЗ.
Лечение и профилактика гриппа
Лечение гриппа. Перечень противогриппозных препаратов невелик (табл. 6.1). При тяжелых формах гриппа назначают донорский нормальный иммуноглобулин или противогриппозный иммуноглобулин с высоким содержанием противовирусных антител.
Противовирусные препараты амаптадип и ремантадин облегчают клинические симптомы гриппа и уменьшают продолжительность болезни на 1,5-3 дня. Однако они обладают специфической активностью только в отношении вируса гриппа А и бессильны против вируса гриппа В. Эффективность данных препаратов составляет около 70%, причем только в случае их приема в течение первых 48 ч после начала заболевания и продолжении приема далее в течение всего времени заболевания до исчезновения симптомов. Амантадин и ремантадин блокируют на завершающих стадиях репродуктивного цикла вируса выделение клеткой инфекционных частиц. Следовательно, заболевание дальше не развивается. Также снижается вероятность заражения окружающих. Следует отметить, что эффективность этих препаратов быстро падает из-за возникновения резистентных к ним вариантов вируса.
Таблица 6.1. Основные лекарственные средства, используемые для терапии и профилактики гриппа

Амантадин и ремантадин нельзя широко применять из-за побочных эффектов, особенно у пожилых людей. Кроме того, к ним быстро приобретается устойчивость, да и эффективны они только против вируса гриппа А.
Одним из ферментов, играющих ключевую роль в репликации вируса гриппа, является нейраминидаза — фермент, который расщепляет сиаловую кислоту, связывающую гемагглютенин вириона с мембраной клетки-хозяина, давая таким образом возможность новым вирионам отсоединиться от клетки и завершить свой репликативный цикл. В присутствии ингибиторов нейраминидазы дочерние вирионы остаются прикрепленными к остаткам сиаловой кислоты на поверхности клетки. Они не могут покинуть старую клетку и инфицировать новые клетки. Не случайно поэтому нейраминидаза стала мишенью для препаратов новейшего поколения, основанных на ингибировании этого фермента.
В настоящее время разрешены к клиническому использованию два ингибитора нейраминидазы — занамивир и оселтавир. Эти препараты активны против всех 9 известных подтипов нейраминидазы. Достоинством препаратов является то, что к ним практически не формируются устойчивые формы вируса.
Предварительные исследования показали, что эффективность ингибиторов нейраминидазы составляет 67-82%, они сокращают длительность болезни на 1- 1,5 дня (если прием препарата начался не позднее 36-48 ч после начала заболевания). Препараты (в отличие от амантадина и ремантадина) не оказывают вредного действия на нервную систему. Однако, необходимо отметить, что в первые 48 ч далеко не всегда представляется возможность диагностировать заболевание, а именно — дифференцировать грипп от других ОРЗ. Кроме того, ингибиторы нейраминидазы пока мало изучены и дороги.
Профилактика. Для активной иммунизации применяют живые и инактивированные вакцины. Живые вакцины проявляют большую иммуногенность, но они обладают достаточно высокой реактогенностью и имеют широкий спектр противопоказаний. Такие вакцины применяются в странах СНГ и нигде больше.
Среди инактивированных вакцин получены вирионные (приготовленные из высокоочищенных культур вирусов, выращенных in vitro), дезинтегрированные (получают обработкой высокоочищенных вирусов детергентами) и субъединичные (очищенные поверхностные Аг вируса — гемагглютенин и нейраминидаза) вакцины. К сожалению, поскольку антигенные варианты возбудителя наблюдаются достаточно часто, то набор Аг соответствующего вируса для иммунизации может быть определен только после начала вспышки.
Огромным недостатком противогриппозной вакцинации является то, что проводить ее надо практически ежегодно. У молодых людей вакцины обеспечивают 80- 90% -ную защиту. Однако у пожилого контингента людей, у которого наблюдается самая большая смертность, эффективность вакцинации не превышает 50%.
Химиопрофилактику гриппа А осуществляют приемом небольших доз ремантадина, который дают в течение всей эпидемической вспышки. Хорошо себя зарекомендовала оксолиновая мазь, интраназально утром и вечером.
Вакцинопрофилактика гриппа не может обеспечить 100%-ную защиту от сезонных эпидемий. Это связано с тем, что только возможных штаммов — возбудителей гриппа насчитывается более 170. Поэтому все шире для профилактики гриппа (как и ОРЗ) начинают применять препараты, влияющие на интерфероновую систему, которая представляет собой механизм естественной противовирусной защиты. При этом используются как препараты самого интерферона, так и его индукторы (арбидол, амиксин, полудан и др.). Преимущество этого подхода заключается в том, что включаются универсальные механизмы защиты, направленные против всех вирусов, вызывающих ОРЗ, а не против конкретных штаммов, что характерно для вакцин. С нашей точки зрения, эти препараты наиболее перспективны для профилактики гриппа в XXI в.
Угроза пандемии и перспективы создания противогриппозной вакцины
История пандемий XX в. (табл. 6.2) показывает, что величайшая пандемия 1918 г. была вызвана появлением нового вируса (H1N1). Вторую пандемию вызвал в 1957 г. вирус H2N2, а третья имела место из-за вируса H3N2 в 1968 г. В 1977 г. зарегистрирована слабая пандемия, обусловленная вирусом H1N1, потому что еще оставались люди, которые имели иммунитет, сохранившийся со времен пандемии 1918 г. Сейчас циркулируют вирусы гриппа A (H3N2 и H1N1) и вирус гриппа В. Следует подчеркнуть, что ежегодные потери от эпидемий в целом намного превышают потери от гораздо более редких пандемий.
В 1997 г. человечество оказалось на пороге возможной пандемии гриппа. Среди населения Гонконга возникла вспышка гриппа A (H5N1), которая ограничилась 18 случаями заболевания (6 — со смертельным исходом).
Таблица 6.2. Основные антигенные шифты вируса гриппа А (эволюция вируса гриппа А)
От умершего 3-летнего ребенка был выделен вирус гриппа (H5N1). Вирусы гриппа сероварианта Н5 до этого циркулировали только среди птиц, иногда вызывая эпизоотии со 100% -ным смертельным исходом.
Специалисты считают, что следующая пандемия гриппа неизбежна, однако никто не знает, когда именно она случится. Наибольшую эпидемическую опасность представляют в настоящее время серовары H3N2 и H2N2. Пандемии случаются в среднем каждые 30-40 лет, а в настоящее время вирус гриппа A (H3N2) циркулирует уже более 35 лет. Поскольку количество лиц, иммунных к вирусу H2N2, вызвавшему пандемию в 1957 г., неуклонно сокращается, то его также следует рассматривать как эпидемически опасный. Пандемия может начаться практически в любой момент, причем одновременно в разных странах. Воздействие пандемии на здоровье людей может быть очень сильным. По прогнозам, только в России будет инфицировано до 120 млн человек, до 60 млн человек заболеют, до 500 тыс. человек будет госпитализировано, до 200 тыс. человек умрет.
Эпидемии гриппа на Земле никогда не кончаются. Грипп — это заболевание «nоn stop». Следуя за сменой времен года, оно переходит из Южного полушария в Северное, и обратно. Таким образом, постоянно где-то на Земле свирепствует грипп. Новая эпидемия возникает тогда, когда возникает новый вариант вируса, от которого старый (имеющийся) иммунитет не может защитить.
Изменения антигенной структуры могут происходить двумя путями — в результате антигенного дрейфа и благодаря антигенному шифту (рис. 6.3). Антигенный дрейф обусловлен точечными мутациями, изменяющими первичную структуру поверхностных Аг. Хотя изменения Аг незначительны, специфичность Ат, циркулирующих в популяции, снижается. Из-за антигенного дрейфа каждая страна вынуждена практически ежегодно сталкиваться с эпидемией гриппа.
Антигенный шифт обусловливает появление нового антигенного варианта вируса, не связанного с ранее циркулирующими вариантами либо отдаленно-родственного им. Подобные явления наблюдаются достаточно редко (каждые 20-30 лет). Существует мнение, что антигенный шифт — результат генетической рекомбинации между штаммами вируса человека и животных. В результате образуется новый серовар вируса, обычно вызывающий пандемию, так как в популяции практически отсутствует иммунная прослойка к нему. По мере образования последней процесс затухает.
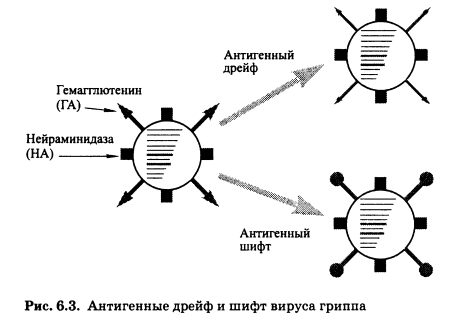
Рис. 6.3. Антигенные дрейф и шифт вируса гриппа
Геном вируса гриппа, в отличие от геномов других РНК-содержащих вирусов, не представляет собой единую цепочку, а состоит из восьми самостоятельных структур. Такая структура генома вируса гриппа как раз и позволяет этому вирусу очень легко рекомбинировать. Так, если в одной клетке размножаются два разных вируса гриппа (разных хотя бы по субтипу), то на стадии сборки вириона в него могут попасть фрагменты геномов разных вирусов. Именно этот механизм и определяет, каким образом возникают штаммы, способные вызывать пандемию гриппа. Пандемия возникает тогда, когда в результате антигенного шифта появляется совершенно новый тип гемагглютенина.
Итак, грипп — нетривиальное заболевание. Он убивает ежегодно тысячи людей, а у десятков тысяч ухудшает здоровье. Экономический ущерб огромен. Но грипп можно победить, и прежде всего, с помощью вакцин.
Как известно, противовирусные вакцины готовятся с использованием куриных эмбрионов. Возможности такой технологии при угрозе пандемии окажутся весьма ограниченными. Не случайно ВОЗ постоянно подчеркивает необходимость разработки новых методов производства вакцин, в частности генно-инженерных. В 1997 г. были выявлены новые вирусы в популяции человека. Возникла не только теоретическая угроза пандемии. К счастью, этот вирус не передавался от человека к человеку. Тревога оказалась ложной. Но совершенно ясно — человечеству просто повезло. Однако надеяться, что нам повезет и в следующий раз, не приходится.
Вирус гриппа — возбудитель самой массовой инфекции в современном мире. Продолжаются попытки создать такую вакцину, которая могла бы защитить людей от «любого» вируса гриппа. Как уже отмечалось, вакцины есть живые и инактивированные. Последние подразделяются на цельновирионные, дезинтегрированные и субъединичные. С момента выделения вируса продолжается работа по созданию новых вакцин, и тем не менее гриппозная инфекция до сих пор не побеждена. В США ежегодно заболевают не менее 70 млн человек, а периодически — раз в 30-40 лет — гриппозная инфекция в виде пандемии поражает большинство населения планеты. Пандемий, которые поражают всю планету, никакой другой агент, кроме вируса гриппа, вызвать не может.
Что мешает создать комплексную вакцину против разных вариантов вируса гриппа? Вирус гриппа, в особенности вирус А, меняется столь быстро, что угнаться за ним с помощью нынешнего поколения вакцин не удается. Особенно драматические события возникают при появлении нового пандемического варианта. В этом случае вакцина против прежнего варианта совсем не предохраняет организм от нового вируса. Как сделать вакцину «на все времена»? Как известно, ведущую роль в проникновении вируса гриппа в клетку и в индукции синтеза противовирусных Ат играют гемагглютенин и нейраминидаза. Их структура постоянно меняется. Но в составе вирусной частицы есть белки, которые расположены внутри капсида и не обладают способностью видоизменяться так быстро, как гемагглютенин и нейраминидаза, т.е. значительно более консервативны. Это — нуклеокапсидный белок, а также белок Ml. Вот на основе этих белков, структура и антигенные свойства которых на протяжении десятилетий практически не меняются, планируется сделать вакцину. Эксперименты на животных дали обнадеживающие результаты. Так, показано, что плазмида, кодирующая нуклеокапсидный белок вируса гриппа человека, защищает мышей не только от штамма вируса, из которого взят ген, но и от другого штамма, выделенного более чем через 30 лет после первого. Такая перекрестная защита дает возможность думать об универсальной антигриппозной вакцине.
