6.7. Организация изготовления лекарств в аптеках. Внутриаптечная заготовка и фасовка
Управление и экономика фармации Лоскутова Е.Е. ТОМ 1
Правила производства и контроля качества ЛС.
В мировой практике одним из важнейших документов, определяющим требования к производству и контролю качества ЛС для человека и животных являются «Правила производства лекарственных средств» Good manufacturing practice for medical products (GMP).
Они направлены на обеспечение высокого уровня качества и безопасности ЛС и гарантирование того, что ЛС изготовлено в соответствии со своей формулой (составом), не содержит посторонних включений, маркировано надлежащим образом, упаковано и сохраняет свои свойства в течение всего срока годности.
В нашей стране Правила организации производства и контроля качества лекарственных средств РД 4-125-91 впервые были разработаны в 1991 г. с учетом действующих в то время международных, региональных и национальных правил разных стан. Позже была разработана новая редакция отечественных правил GMP — ОСТ 42-510-98 «Правила организации производства и контроля качества лекарственных средств», которые были введены в действие с 01.07.2000 г.
В 2004 г. был разработан и с 1 января 2005 г. введен в действие национальный стандарт Российской Федерации «Правила производства и контроля качества лекарственных средств» Good manufacturing practice for medical products — GMP — ГОСТ 52249—2004, который идентичен Правилам производства лекарственных средств Европейского Союза ЕС Guide to Good Manufacturing Practice for Medical Products.
Документ представляет собой свод правил и требований по организации производства и контроля качества ЛС. Основные положения распространяются также на последние стадии производства лекарственных веществ, предназначенных для изготовления готовых ЛС. Правила являются обязательными для всех производителей ЛС независимо от их ведомственной подчиненности или форм собственности.
Настоящий документ включает следующие основные разделы:
- управление качеством;
- персонал;
- помещения и оборудование;
- производство;
- документация;
- контроль качества;
- рекламации и отзыв с рынка;
- самоинспекция, работа по контрактам на производство.
В частности, Правила GMP предусматривают:
- четкую регламентацию всех производственных процессов и контроля над ними с целью подтверждения их пригодности для выпуска готовых ЛС требуемого качества;
- проведение валидации (документированное подтверждение соответствия оборудования, условий производства, технологического процесса, качества полупродукта и готового продукта действующим регламентам и/или требованиям нормативной документации) всех стадий производства, которые могут оказывать влияние на качество продуктов и всех существенных изменений в нем;
- обеспеченность производства должным образом обученным и квалифицированным персоналом, необходимыми помещениями, соответствующим оборудованием и обслуживанием, сырьем, вспомогательными, упаковочными и маркировочными материалами необходимого качества, а также хранение сырья и материалов в соответствующих условиях и их надлежащая транспортировка;
- наличие четко и однозначно написанных технологических регламентов и инструкций для каждого конкретного производства; обучение персонала выполнению технологических операций; регистрацию всех этапов производства, подтверждающую, что все требуемые по регламенту операции были выполнены, а полученные продукты по количеству и качеству соответствуют установленным требованиям. Все отклонения должны быть тщательно зарегистрированы и изучены;
- хранение текущей производственной документации (отчетов о серии, маршрутных карт и др.), включая документацию по реализации готового продукта, что делает возможным в течение определенного времени проследить прохождение каждой серии продукции в доступной форме в определенном месте;
- хранение и реализацию готового продукта таким образом, чтобы свести к минимуму возможность риска снижения качества;
- порядок возврата при необходимости любой серии готового ЛС на стадии продажи или поставки с последующим анализом причин нарушения его качества и для предупреждения повторения выявленных недостатков.
Начиная с 1 июля 2000 г. на всех предприятиях нашей страны, осуществляющих производство ЛС и фармацевтических субстанций, началось поэтапное введение в действие «Правил производства и контроля качества лекарственных средств (GMP)». И хотя его внедрение предусмотрено на промышленных предприятиях, аналогичные правила целесообразно было бы распространить на аптечное изготовление лекарств, так как некоторые аптеки (особенно больничные и межбольничные) по своим объемам работы сопоставимы с небольшими производственными предприятиями. Частично элементы ОМР уже используются при изготовлении лекарств в аптеках.
Организация изготовления лекарств по рецептам врача и требованиям ЛПУ.
Деятельность аптеки по изготовлению лекарств характеризуется:
- разнообразием прописей ЛС по составу и видам лекарственных форм;
- сложностью состава изготовляемых лекарств; относительной неустойчивостью изготовленных ЛС; необходимостью совмещения изготовления разных по составу ЛС на одном рабочем месте;
- высокими затратами и низкой рентабельностью изготовления. Согласно Федеральному закону «О лекарственных средствах» (1998), изготовление ЛС в аптеке осуществляется на основе Л С, зарегистрированных в Российской Федерации. Изготовление ЛС осуществляется в аптеке, имеющей лицензию на фармацевтическую деятельность, по правилам изготовления, утвержденным федеральным органом контроля качества ЛС.
Для изготовления лекарств по рецептам врачей и требованиям ЛПУ в аптеках оборудуются специальные помещения — ассистентские комнаты (рис. 6.2), планировка и площадь которых зависят от объема работы аптеки. Ассистентская комната должна быть оснащена: специальной аптечной мебелью; приборами; оборудованием для приготовления, смешения, фильтрования, расфасовки, этикетирования, упаковки и укупорки ЛС; сейфами (специальными шкафами) для хранения ядовитых, наркотических ЛС и этилового спирта; штангласами; средствами измерения веса, объема и удельного веса; реактивами для проведения химического контроля лекарств.

Рис. 6.2. Ассистентская комната
Изготовление лекарств ведут провизоры (провизоры-технологи) и фармацевты.
В зависимости от объема работы в ассистентской комнате может быть организовано несколько рабочих мест:
- для изготовления ЛФ для внутреннего употребления;
- изготовления ЛФ для наружного применения; фасовки ЛФ для внутреннего употребления;
- провизора-технолога;
- укрупненного изготовления ЛФ для ЛПУ;
- фасовки ЛФ для ЛПУ.
В крупных аптеках с большим объемом индивидуальной рецептуры целесообразно организовать четыре рабочих места для фармацевтов по изготовлению:
- жидких лекарств для внутреннего применения;
- порошков и пилюль;
- мазей и жидких ЛФ для наружного применения, лекарств, изготовляемых в асептических условиях.
Для фасовщиков, занятых вспомогательными работами и дозированием изготовленных лекарств, может быть организовано два рабочих места за ассистентским столом: напротив фармацевта, изготовляющего порошки и пилюли; напротив фармацевта, изготовляющего мази, свечи и жидкие ЛФ для наружного применения. В небольших по объему работы аптеках организуется одно рабочее место для изготовления и контроля лекарств.
Должность фармацевта, занимающегося изготовлением лекарств, замещается специалистом со средним фармацевтическим образованием. В своей деятельности он должен руководствоваться действующим законодательством, ГФ, приказами и другими нормативными документами Минздрава России, типовым положением, а также правилами внутреннего распорядка, пожарной безопасности и охраны труда. Непосредственная подчиненность фармацевта (провизору-технологу, провизору-аналитику, заведующему отделом или его заместителю) определяется руководителем аптеки.
Основные функции фармацевта в ассистентской комнате связаны с изготовлением лекарств, руководством работой фасовщиков и учетом исполненных за смену рецептов. Для выполнения этих функций фармацевт обязан:
- в указанный на рецепте срок изготавливать лекарства по индивидуальным прописям врачей, строго соблюдая технологические правила приготовления и оформления лекарств; рецепты с пометкой cito и statim исполняются вне очереди;
- заполнять паспорта письменного контроля на все приготовленные лекарства в соответствии с установленными правилами;
- все вспомогательные работы (дозирование порошков, выкатывание свечей, фильтрование растворов и т.
- п.) поручать фасовщику, консультируя его по особенностям расфасовки и оформления лекарств;
- уметь пользоваться весоизмерительными приборами, аппаратами, средствами малой механизации;
- учитывать выполненную за смену работу в специальном журнале, на основе которого в конце смены составить справку о количестве приготовленных ЛФ;
- рационально использовать свое рабочее время. Не допускать перерывов в работе, связанных с отсутствием на рабочем месте необходимых медикаментов и вспомогательных материалов. Для этого перед началом работы или накануне фармацевт должен выставить провизору штангласы для заполнения медикаментами;
- в конце смены передать все неисполненные рецепты вновь заступающему работнику. Не допускать случаев передачи не полностью приготовленного лекарства;
- выполнять требования санитарного режима на своем рабочем месте;
- принимать участие в проведении инвентаризации в соответствии с приказом руководства;
- систематически повышать свою квалификацию, использовать в работе передовой опыт и научную организацию труда.
Перед изготовлением лекарства фармацевт должен внимательно прочесть рецепт, проверить совместимость ингредиентов и правильность дозировки. Фармацевт несет ответственность за правильность изготовления лекарства и его качество.
Перед началом работы фармацевт обязан подготовить рабочее место: протереть спиртоэфирной смесью весочки, убрать лишние штангласы и предметы со стола, проверить точность всех весоизмерительных приборов, состояние бюреточной системы, наличие медикаментов и вспомогательных материалов. При изготовлении лекарств фармацевт должен соблюдать правила технологии (например, приказ Минздрава России от 21.10.97 № 308 «Об утверждении инструкции по изготовлению в аптеках жидких лекарственных форм»). В случаях сомнения в правильности изготовления фармацевт должен консультироваться с провизором-технологом или провизором-аналитиком. При работе нескольких фармацевтов в смену обязанности между ними распределяет провизор-технолог.
На приготовленные лекарства фармацевт наклеивает номер, заполняет паспорт письменного контроля, расписывается на рецепте и передает изготовленное лекарство вместе с рецептом и паспортом письменного контроля провизору-технологу.
Изготовление лекарств, содержащих наркотические средства, ядовитые и сильнодействующие вещества. Особое внимание следует уделять изготовлению лекарств, содержащих наркотические средства, ядовитые и сильнодействующие вещества. Постановлением Правительства Российской Федерации от 06.08.98 № 892 утверждены Правила допуска лиц к работе с наркотическими средствами и психотропными веществами. Допуск аптечных работников к работе с наркотическими средствами и психотропными веществами осуществляется руководителем аптечной организации и предусматривает включение в трудовые договоры взаимных обязательств администрации и лиц, связанных с оборотом наркотических средств и психотропных веществ. Лица, не достигшие 18-летнего возраста, не допускаются к работе с наркотическими средствами и психотропными веществами.
Выдача наркотических ЛС в ассистентскую комнату для текущей работы должна производиться только материально ответственным лицом, уполномоченным на это. В ассистентской комнате аптек запасы наркотических средств не должны превышать 5-дневной потребности.
Ядовитые и наркотические ЛС, входящие в состав прописи, фармацевт получает от заведующего отделом, его заместителя или другого работника, которому поручен этот раздел работы. На обратной стороне рецепта отмечают наименование и количество отвешенного вещества, ставятся подписи отпустившего вещество и фармацевта, его получившего. Вещество немедленно используется для изготовления лекарства, которое после приготовления немедленно передается на контроль и хранится до отпуска в специальном (запирающемся) шкафу.
Сроки годности и условия хранения ЛС, изготовленных в аптеках, утверждены приказом Минздрава России от 16.07.97 № 214.
Аптечные организации, осуществляющие изготовление ЛС, содержащих наркотические средства и психотропные вещества, должны представлять в соответствующий орган исполнительной власти субъекта Российской Федерации квартальные и годовые отчеты о количестве каждого изготовленного указанного ЛС и сведения об их остатках по состоянию на 31 декабря отчетного года. Кварталь- ные отчеты представляются не позднее 15-го числа месяца, следующего за отчетным периодом, годовые отчеты — ежегодно до 15 января. Форма отчета утверждена постановлением Правительства России от 4 ноября 2006 г. № 644 «О порядке представления сведений о деятельности, связанной с оборотом наркотических средств и психотропных веществ, и регистрации операций, связанных с оборотом наркотических средств, психотропных веществ и их прекурсоров».
Организация асептического изготовления лекарств. Некоторые ЛС требуют асептических условий изготовления (растворы для инъекций и инфузий, глазные капли и мази, ЛС для новорожденных, отдельные растворы для наружного применения и др.). Для соблюдения этих условий аптека должна быть оборудована асептическим блоком (приказ Минздрава России от 21.10.97 № 309).
Асептический блок — территория аптеки, специально выделенная, оборудованная и используемая таким образом, чтобы снизить проникновение, образование и задержку в ней микробиологических и других загрязнений.
Асептический блок состоит из шлюза, ассистентской (асептическая комната, в которой происходит изготовление лекарств), стерилизационной (помещение с аппаратурой для стерилизации) и дистилляционной (помещение, где получают воду для инъекций).
Помещения асептического блока должны размещаться в изолированном отсеке и исключать перекрещивание «чистых» и «грязных» потоков. Асептический блок должен иметь отдельный вход или отделяться от других помещений производства шлюзами. Перед входом в асептический блок кладут коврики резиновые или из пористого материала, смоченные дезинфицирующим раствором.
В шлюзе должны быть предусмотрены: скамья для переобувания с ячейками для спецобуви, шкаф для халата и биксов с комплектами стерильной одежды; раковина (кран с локтевым приводом), воздушная электросушилка и зеркало; гигиенический набор для обработки рук; инструкции о порядке переодевания и обработке рук, правила поведения в асептическом блоке.
В ассистентской (асептической) не допускается подводка воды и канализации. Трубопроводы для очищенной воды следует прокладывать таким образом, чтобы можно было легко проводить уборку. Необходимо предусмотреть приточно-вытяжную вентиляцию, при которой движение воздушных потоков должно быть направлено из асептического блока в прилегающие к нему помещения с преобладанием притока воздуха над вытяжкой.
Рекомендуется с помощью специального оборудования создание горизонтальных или вертикальных ламинарных потоков чистого воздуха во всем помещении или в отдельных локальных зонах для защиты наиболее ответственных участков или операций (чистые камеры). Чистые камеры или столы с ламинарным потоком воздуха должны иметь рабочие поверхности и колпак из гладкого прочного материала.
Для дезинфекции воздуха и различных поверхностей в асептических помещениях устанавливают бактерицидные лампы (стационарные и передвижные облучатели) с открытыми или экранированными лампами.
Изготовление стерильных растворов. Изготовление и контроль качества стерильных растворов в аптеках осуществляются в соответствии с требованиями действующих ГФ, Методических указаний по изготовлению стерильных растворов в аптеках, нормативных документов, приказов и инструкций. Результаты постадийно- го контроля изготовления растворов для инъекций и инфузий регистрируются в журнале.
Изготовление стерильных растворов запрещается при отсутствии данных о химической совместимости входящих в них лекарственных веществ, технологии и режиме стерилизации, а также при отсутствии методик анализа для их полного химического контроля.
Подготовка вспомогательных, укупорочных материалов, посуды, средств малой механизации должна осуществляться в соответствии с требованиями действующих нормативных документов, приказов и инструкций.
Вода очищенная, вода для инъекций, лекарственные вещества и вспомогательные материалы, используемые при изготовлении стерильных растворов, должны соответствовать требованиям действующих ГФ и нормативных документов.
Категорически запрещается одновременное изготовление на одном рабочем месте нескольких стерильных растворов, содержащих лекарственные вещества с раз личными наименованиями или одного наименования, но в разных концентрациях.
Бутылки и флаконы с растворами после укупорки маркируются путем надписи, штамповки на крышке или с использованием металлических жетонов с указанием наименования и концентрации.
Стерилизация растворов должна производиться не позднее 3 ч от начала изготовления, под контролем специалиста (фармацевта или провизора). Параметры стерилизации регистрируют в журнале. К обслуживанию паровых стерилизаторов допускаются лица, достигшие 18 лет и прошедшие:
- предварительный медицинский осмотр;
- курсовое обучение;
- аттестацию в квалификационной комиссии;
- инструктаж по безопасному обслуживанию стерилизаторов и имеющие первую группу по электробезопасносги.
Микробиологический контроль растворов на стерильность и испытание на пирогенность растворов для инъекций и инфузий проводится в соответствии с требованиями действующей ГФ.
Стерильные растворы должны храниться в условиях, обеспечивающих сохранность физико-химических свойств входящих в них веществ, и не более установленного срока годности. По истечении сроков годности стерильные растворы подлежат изъятию. Повторная стерилизация растворов не допускается. Сроки годности, условия хранения и режим стерилизации утверждены приказом Минздрава России от 16.07.97 № 214.
Стерильные растворы считаются забракованными при несоответствии требованиям нормативных документов по внешнему виду, величине pH, подлинности и количественному содержанию входящих веществ, наличию видимых механических включений, недопустимым отклонениям от номинального объема раствора, нарушению фиксированности укупорки, а также действующих требований к оформлению, предназначенных к отпуску ЛС.
Санитарные требования при изготовлении лекарственных средств в асептических условиях. Приказом Минздрава России от 21.10.97 № 309 установлены санитарные требования при изготовлении ЛС в асептических условиях. Лекарственные вещества, необходимые для приготовления ЛС в асептических условиях, хранят в штангласах в плотно закрывающихся шкафах в условиях, исключающих их загрязнение. Штангласы перед каждым заполнением моют и стерилизуют.
Вспомогательный материал подготавливают, стерилизуют и хранят в закрытом виде не более 3 сут. Вскрытые материалы используют в течение 24 ч. После каждого забора материала бикс или банку плотно закрывают. Забор производят стерильным пинцетом.
Аптечную посуду после соответствующей обработки используют по назначению или укупоривают и хранят в плотно закрывающихся шкафах. Срок хранения стерильной посуды, используемой для приготовления и фасовки ЛС в асептических условиях, — не более 24 ч.
Крупноемкие баллоны допускается обеззараживать после мытья пропариванием острым паром в течение 30 мин. После обработки емкости закрывают стерильными пробками или обвязывают стерильным пергаментом и хранят в условиях, исключающих их загрязнение, не более 24 ч.
Укупорочный материал (пробки, колпачки и др.) обрабатывают и хранят в условиях, предотвращающих их загрязнение.
Съемные части технологического оборудования, непосредственно соприкасающиеся с раствором лекарственного вещества (трубки резиновые и стеклянные, фильтр-держатель, мембранные микрофильтры, прокладки и др.) обрабатывают, стерилизуют и хранят в режимах, описанных в документации по использованию соответствующего оборудования.
Приказом Минздрава России от 21.10.97 № 309 также утверждены Правила подготовки персонала к работе и Правила поведения в асептическом блоке. Подготовленный персонал асептического блока должен иметь специальный комплект санитарной технологической одежды: халат или брючный костюм или комбинезон; спецобувь и бахилы; шапочку (шлем) с прикрывающей рот и нос маской или капюшон, при необходимости — резиновые перчатки без талька. Комплект должен быть изготовлен из материалов или смешанной ткани, отвечающих гигиеническим требованиям, обладающих минимальным ворсоотделением.
Комплект одежды стерилизуют в биксах в паровых стерилизаторах при 120 °С в течение 45 мин или при 132 °С — 20 мин и хранят в закрытых биксах не более 3 сут. При возможности используют комплект одноразовой стерильной одежды.
Обувь персонала перед началом и после окончания работы дезинфицируют и хранят в закрытых шкафах или в ящиках в шлюзе. Дезинфекцию осуществляют 2-кратным протиранием снаружи 15%-м раствором хлорамина или 0,75%-м раствором с добавлением 0,5% моющего средства либо 3%-м раствором перекиси водорода с добавлением 0,5 % моющего средства. Кроме того, дезинфекцию обуви проводят в пакете с ватой, смоченной 40%-м раствором формальдегида или 40%-й уксусной кислоты, нейтрализованной нашатырным спиртом или щелочью.
Вход и выход в асептические помещения, а также перенос необходимых предметов и материалов должны осуществляться только через воздушный шлюз. При каждом входе в асептическое помещение должна производиться смена комплекта стерильной одежды.
При входе в шлюз надевают обувь. После мытья и просушивания рук надевают комплект стерильной одежды, затем обрабатывают руки и, при необходимости, надевают стерильные перчатки.
Во время работы в асептическом блоке должно находиться минимально необходимое число работающих. Для записей следует использовать предварительно нарезанные листы пергамента и шариковые ручки или фломастеры, которые протирают безворсовой салфеткой, смоченной этиловым спиртом.
При работе в асептических условиях запрещается:
- входить в асептическую комнату в нестерильной одежде и выходить из асептического блока в стерильной;
- иметь под стерильной санитарной одеждой объемную ворсистую одежду или одежду, в которой работник находится на улице; использовать косметику и аэрозольные дезодоранты; носить часы и ювелирные украшения;
- вносить личные вещи (ключи, расчески, носовые платки и др.); очищать нос. Для этого следует выйти в шлюз, использовать стерильный платок или салфетку, затем вымыть и продезинфицировать руки;
- поднимать и повторно использовать предметы, упавшие на пол во время работы;
- использовать карандаши, ластики, перьевые ручки.
Санитарные требования при изготовлении нестерильных лекарственных форм. Лекарственные вещества, используемые при изготовлении нестерильных ЛФ, должны храниться в плотно закрытых штангласах в условиях, исключающих их загрязнение. Штангласы, используемые при хранении ЛС, перед наполнением моют и стерилизуют.
Вспомогательный материал и укупорочные средства, необходимые при изготовлении и фасовке ЛС, подготавливают, стерилизуют и хранят в соответствии с требованиями Инструкции по санитарному режиму.
Аптечную посуду перед использованием моют, сушат и стерилизуют. Срок хранения стерильной посуды не более 3 сут.
Средства малой механизации, используемые при изготовлении и фасовке ЛС, моют и дезинфицируют (согласно приложенной к ним инструкции). При отсутствии указаний по окончании работы их разбирают, очищают рабочие части от остатков лекарственных веществ, промывают горячей (50 —60 °С) водой, после чего дезинфицируют или стерилизуют в зависимости от свойств материала, из которого они изготовлены. После дезинфекции изделие промывают горячей водой, ополаскивают водой очищенной и хранят в условиях, исключающих загрязнение.
В начале и конце каждой смены весы, шпатели, ножницы и другой мелкий аптечный инвентарь протирают 3%-м раствором перекиси водорода с 0,5 % моющего средства, промывая затем очищенной водой с обязательным контролем смывных вод на остаточные количества моющих средств. Сливные краны бюреточных установок перед началом работы очищают от налетов солей растворов, экстрактов, настоек и протирают спиртоэфирной смесью (1:1).
Бюреточные установки и пипетки не реже одного раза в 10 дней освобождают от концентратов и моют горячей водой (50—60 °С) с взвесью горчичного порошка или 3%-м раствором перекиси водорода с 0,5 % моющего средства, промывая затем очищенной водой с обязательным контролем смывных вод на остаточные количества моющих средств.
После каждого отмеривания или отвешивания лекарственного вещества горловину и пробку штангласа, а также ручные весы вытирают салфеткой из марли. Салфетка употребляется однократно.
Воронки при фильтрации или процеживании жидких ЛС, а также ступки с порошковой или мазевой массой до развески и выкладывания в тару накрывают пластмассовыми или металлическими пластинками, которые предварительно дезинфицируют. Для выборки из ступок мазей и порошков используют пластмассовые пластинки. Применение картона не допускается. После изготовления мазей остатки жира удаляют при помощи картона, бумаги, лигнина, затем ступки моют и стерилизуют.
Используемые для работы бумажные и вощаные капсулы, шпатели, нитки, резинки обхваточные и прочие материалы хранят в ящиках ассистентского (фасовочного) стола (ящики ежедневно моют). Вспомогательные материалы хранят в закрытых шкафах в условиях, исключающих их загрязнение.
Организация изготовления в аптеках концентратов, полуфабрикатов и внутриаптечной заготовки.
Для быстрого и качественного изготовления ЛФ по рецептам врачей и требованиям ЛПУ в аптеке используют концентраты, полуфабрикаты и внутриаптечную заготовку (ВАЗ).
Концентрированные растворы (концентраты) — это заранее приготовленные растворы лекарственных веществ более высокой концентрации, чем концентрация, в которой эти вещества выписываются в рецептах.
Полуфабрикаты — это недозированный вид заготовки, применяемый в смеси с другими ингредиентами, являющийся составной частью сложной ЛФ.
Внутриаптечная заготовка — это предварительное изготовление ЛФ по часто встречающимся рецептурным прописям.
Внутриаптечная фасовка — дозирование лекарств в количествах, пригодных для отпуска покупателям.
За одно ЛС, изготовленное в аптеке в порядке внутриаптечной заготовки и фасовки, принимается единичная упаковка в готовом для отпуска виде, оформленная в соответствии с установленными правилами.
Номенклатура концентрированных растворов, полуфабрикатов и внутриаптечной заготовки определяется спецификой рецептуры и объемом работы аптеки и утверждается территориальной контрольно-аналитической лабораторией. В данный перечень могут включаться только прописи, содержащие совместимые лекарственные вещества, на которые имеются методики анализа для химического контроля и установлены сроки годности. В порядке исключения изготовление ароматных вод, внутриаптечной заготовки ЛС для наружного применения, содержащих деготь, ихтиол, серу, нафталанскую нефть, коллодий, свинцовую воду, а также гомеопатических разведений, анализ которых не может быть осуществлен в условиях аптеки, производится «под наблюдением», т.е. в присутствии провизора-аналитика или провизора- технолога.
Концентраты, полуфабрикаты и ВАЗ готовятся в асептических условиях и обязательно подвергаются полному химическому контролю. Они хранятся в соответствии с их физико-химическими свойствами и установленными сроками годности в условиях, исключающих их загрязнение.
Наименование, состав, сроки годности, условия хранения и режим стерилизации концентрированных растворов для изготовления глазных капель, а также наименование, срок годности и условия хранения концентрированных растворов для изготовления жидких ЛФ утверждены приказом Минздрава России от 16.07.97 № 214. Список концентрированных растворов, рекомендуемых для отмеривания из бюреток, их концентрация и сроки годности утверждены приказом Минздрава России от 21.10.97 № 308.
Изготовление концентратов, полуфабрикатов и внутриаптечной заготовки в аптеке называют лабораторными работами, а внутриаптечную фасовку — фасовочными работами. Лабораторные и фасовочные работы учитываются в Журнале учета лабораторных и фасовочных работ по утвержденной форме (табл. 6.5). Журнал должен быть пронумерован, прошнурован и скреплен подписью руководителя аптечной организации. В крупных аптеках учет лабораторных и фасовочных работ ведут раздельно (в двух журналах).
Таблица 6.5. Пример заполнения журнала учета лабораторных и фасовочных работ
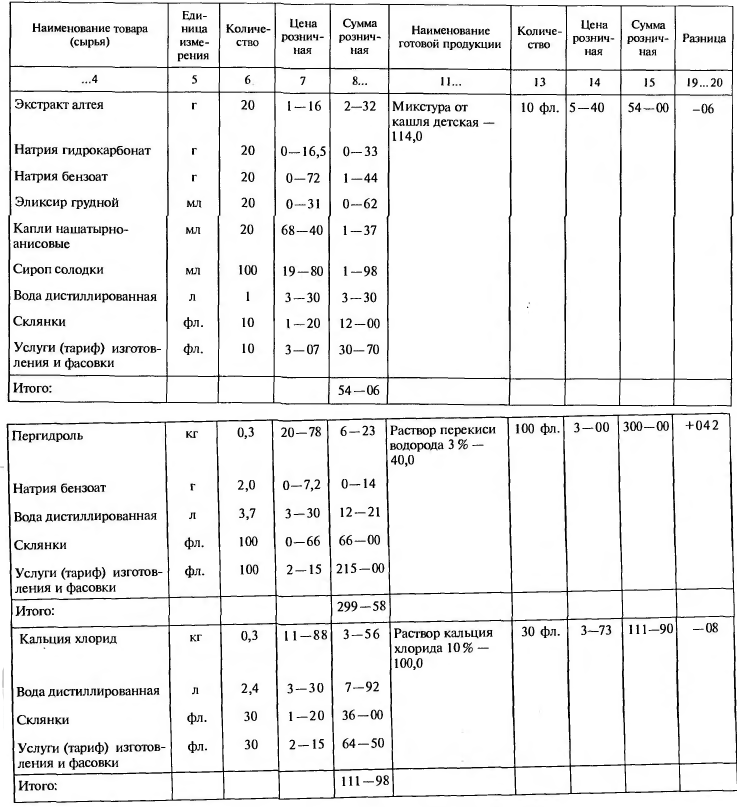
Журнал используется для учета и контроля за выполнением лабораторных и фасовочных работ, за оприходованием или списанием сумм по стоимости сданных в работу медикаментов и изготовленной продукции или результатам округления цен за единицу фасовки и т.д. В журнале учитываются также стоимость и количество отпущенного населению по рецептам этилового спирта в чистом виде.
Все записи о выданных Л С для изготовления концентратов, полуфабрикатов, внутриаптечной заготовки и фасовки, а также сведения о выпуске готовой продукции делаются соответствующими работниками немедленно после выполнения работ и скрепляются подписями лиц, производивших и принявших работу. Если расфасовка партии Л С не закончена в течение рабочего дня, то в журнале фиксируется часть расфасованной партии.
Цена лекарства внутриаптечного изготовления состоит из стоимости:
- лекарственных ингредиентов, в том числе воды (если она включена в пропись лекарства);
- аптечной посуды;
- вспомогательных материалов;
- тарифа за изготовление лекарства.
Порядок ведения Журнала учета лабораторных и фасовочных работ (см. табл. 6.5). В графе 4 журнала показывают все ингредиенты, полученные для внутриаптечной заготовки, в графе 7 указывается розничная цена медицинских товаров (сырья) и посуды, выданных для фасовки, а в графе 14 — фактическая розничная цена за единицу фасовки готовой продукции, исходя из розничной стоимости медикаментов (сырья), упаковки, тарифа и т.д. В конце месяца подсчитываются суммы по графам 8 и 15, а разница (результат округления) показывается в графах 19 и 20 по каждой лабораторной работе или виду фасовки.
При выполнении лабораторно-фасовочных работ может возникнуть разница между стоимостью выданных в работу медикаментов, посуды, воды, тарифов за изготовление и стоимостью изготовленной продукции. Эта разница образуется в результате округления цен.
Если готовая продукция дороже, то образуется дооценка. Сумма дооценки приходуется как товар в товарном отчете материально ответственного лица. Если готовая продукция окажется дешевле первоначально взятых ингредиентов, воды и тарифов, то образуется уценка. Сумма уценки списывается в расход на издержки обращения. Суммы дооценки и уценки ежемесячно отражаются в Справке о дооценке и уценке по лабораторно-фасовочным работам, реализации услуг.
