ИХТИОЗ
Дерматовенерология. Клинические рекомендации. Кубанова А.А. 2010
МКБ-10 шифр Q80
ОПРЕДЕЛЕНИЕ
Ихтиоз (от греч. ichthys — рыба) — это наследственное заболевание кожи, в основе которого лежит нарушение процессов кератинизации, приводящее к появлению на коже чешуек, напоминающих рыбью чешую.
КЛАССИФИКАЦИЯ
■ Вульгарный аутосомно-доминантный ихтиоз (обычный ихтиоз).
■ Х-сцепленный ихтиоз (чернеющий ихтиоз).
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Тип наследования
Вульгарный ихтиоз — аутосомно-доминантный, с неполной пенетрантностью и вариабельной экспрессивностью.
Основной генетически обусловленный дефект — нарушение экспрессии профилаггрина, белка кератогиалиновых гранул. Обнаружен проблемный участок с локусом на хромосоме 1q22. Идентифицированы мутации в гене профилаггрина (R501Х и 2282del4).
Не исключается возможность вовлечения нескольких генов, один из которых влияет на экспрессию профилаггрина.
Дефицит филаггрина приводит к снижению содержания свободных аминокислот в роговом слое эпидермиса, способных удерживать воду, что приводит к повышенной сухости кожи больных вульгарным ихтиозом.
Х-сцепленный ихтиоз — рецессивный, сцепленный с Х-хромосомой.
Генетический дефект — мутации в гене стероидной сульфатазы, с локусом на Хр22.32. Дефицит данного фермента приводит к отложению в эпидермисе избыточного количества холестерина сульфата, повышенному сцеплению роговых чешуек и ретенционному гиперкератозу.
ЭПИДЕМИОЛОГИЯ
Ихтиоз распространен во всех странах, вне зависимости от расы.
Частота в популяции
- Вульгарный ихтиоз 1250 (среди подростков), 15300 (среди взрослого населения).
- Х-сцепленный 12000–9500.
Пол
- При вульгарном ихтиозе мужчины и женщины болеют одинаково часто.
- При Х-сцепленном ихтиозе болеют только лица мужского пола.
- Женщины являются гетерозиготными носительницами дефектного гена, без клинических проявлений.
ДИАГНОСТИКА
Анамнестические данные
При сборе анамнеза у больного или родителей детей необходимо обратить внимание
■ Наличие ихтиоза у родственников пациента 1-й и 2-й степени родства. Составить родословную пациента.
■ Возраст начала первых проявлений. При вульгарном ихтиозе кожа новорожденного не поражена, первые проявления — на первом году жизни (3–7 мес) или позднее (до 5 лет). Х-сцепленный ихтиоз может существовать с рождения, но чаще начинается с первых недель или месяцев жизни.
■ Сезонность заболевания. Для вульгарного ихтиоза характерна четкая сезонность с улучшением в летнее время и усилением клинических проявлений в зимний период. Для Х-сцепленного ихтиоза сезонность выражена слабо, однако улучшение летом отмечает большинство больных.
■ Наличие аллергических заболеваний. Больные вульгарным ихтиозом склонны к аллергическим заболеваниям и атопии. Частота сочетания с атопическим дерматитом достигает 40–50%.
Могут быть одновременно проявления бронхиальной астмы, вазомоторного ринита, крапивницы. Характерна непереносимость ряда пищевых продуктов и лекарственных препаратов.
При Х-сцепленном ихтиозе сочетаний с атопическим дерматитом и респираторной атопией обычно не встречается.
■ Наличие сопутствующих заболеваний. При вульгарном ихтиозе для большинства пациентов характерны заболевания желудочно-кишечного тракта и желчевыводящих путей (гастрит, энтероколит, дискинезии желчевыводящих путей).
Встречается крипторхизм или гипогенитализм (3%). Больные склонны к пиококковым, вирусным и грибковым инфекциям.
При Х-сцепленном ихтиозе наблюдается помутнение роговицы без нарушения зрения (50%), крипторхизм — у 20% больных.
Клинические проявления
Необходимо обратить внимание на характер шелушения, цвет и размер чешуек, их локализацию.
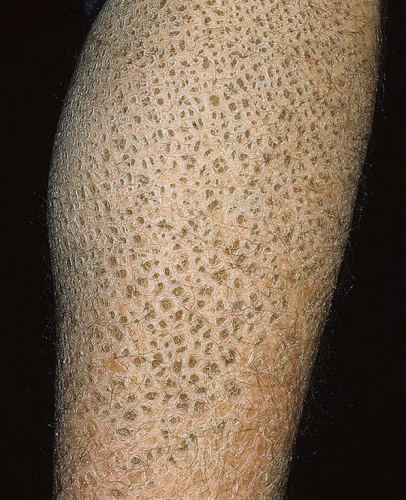
Основными клиническими признаками вульгарного ихтиоза являются шелушение, повышенная складчатость ладоней и подошв, фолликулярный гиперкератоз. Шелушение наиболее выражено на разгибательных поверхностях конечностей, меньше поражены кожа спины и живота, волосистой части головы. Кожа сгибательных поверхностей конечностей, шеи, крупных складок, лица обычно щадится, иногда может наблюдаться незначительное отрубевидное шелушение. Чешуйки в основном мелкие, тонкие, с волнистыми краями, их цвет варьирует от белого и темно-серого до коричневого. На коже голеней чешуйки самые темные и толстые, полигональной формы, плотно прикрепленные. Фолликулярный гиперкератоз в виде мелких суховатых узелков в устьях волосяных фолликулов встречается на коже бедер, плеч, предплечий и ягодиц. Может также локализоваться на коже туловища, на лице. При пальпации пораженных очагов определяется синдром «терки».
Ладони и подошвы с подчеркнутым рисунком, повышенной складчатостью, что придает им старческий вид. Летом на подошвах часто появляются болезненные трещины. При вульгарном ихтиозе поражение может затрагивать ногти и волосы. Ногтевые пластинки становятся ломкими, крошатся со свободного края, иногда развивается онихолизис. Волосы истончаются, становятся редкими. Экспрессивность вульгарного ихтиоза вариабельна.
Встречаются абортивные формы заболевания, для которых характерна сухость кожи с незначительным шелушением и повышенная складчатость ладоней и подошв.
При Х-сцепленном ихтиозе поражение кожи более распространенное, чешуйки крупные, темные, плотно прикрепленные к коже. В процесс вовлекаются сгибательные поверхности конечностей, локтевые и подколенные ямки, волосистая часть головы.
Задняя поверхность шеи из-за скопления чешуек приобретает «грязный» вид. Фолликулярный гиперкератоз отсутствует. Кожа ладоней и подошв не поражается.
Лабораторные исследования
1. Данные клинического анализа крови, мочи, биохимические показатели для постановки диагноза не имеют каких-либо характерных особенностей и диагностической ценности.
2. Гистологическое исследование.
Гистологические признаки являются определяющими при подтверждении диагноза ихтиоза.
Для вульгарного ихтиоза характерно умеренный гиперкератоз с образованием кератотических пробок в устьях волосяных фолликулов; истончение или отсутствие зернистого слоя. В дерме скудные периваскулярные лимфогистиоцитарные инфильтраты, сальные железы атрофичные, количество волосяных фолликулов и потовых желез не изменено.
Для Х-сцепленного ихтиоза характерно выраженный гиперкератоз, зернистый слой не изменен или слегка утолщен (до 3–4 рядов клеток), умеренный акантоз, периваскулярные лимфогистиоцитарные инфильтраты в дерме.
Дополнительные лабораторные исследования
- ■ Пренатальная диагностика Х-сцепленного ихтиоза — обнаружение дефицита стероидной сульфатазы в культуре клеток амниотической жидкости или в ткани хориона, с помощью блотгибридизации ДНК периферических лимфоцитов по Саузерну.
- ■ Антенатальная диагностика Х-сцепленного ихтиоза — исследование мочи беременной на эстрогены. Снижение содержания эстрогенов является косвенным признаком наличия у плода Х-сцепленного ихтиоза.
- ■ Определение уровня сульфата холестерина в плазме крови пациента методом количественной спектрометрии — выявляет повышение его уровня при Х-сцепленном ихтиозе.
- ■ Электронно-микроскопическое исследование. Для вульгарного ихтиоза характерно резкое снижение количества гранул кератогиалина, их мелкие размеры, локализация у края пучков тонофиламентов; снижение количества пластинчатых гранул; единичные зернистые эпителиоциты. При Х-сцепленном ихтиозе в зернистом слое количество кератогиалиновых гранул не изменено, они обычной величины; содержание пластинчатых гранул снижено.
- ■ Исследование иммунного статуса для оценки состояния клеточного и гуморального иммунитета (у пациентов с вульгарным ихтиозом часто наблюдается снижение относительного и абсолютного числа Т-лимфоцитов, уменьшение синтеза JgА, JgG, JgM и повышение содержания в сыворотке крови JgЕ, а также дисбаланс в популяции розеткообразующих нейтрофилов).
Показания к консультации других специалистов
Показано медико-генетическое консультирование.
При наличии сопутствующей патологии необходимы наблюдение и лечение у окулиста, гастроэнтеролога, аллерголога.
Дифференциальная диагностика
Приобретенный ихтиоз
В отличие от наследственного ихтиоза он появляется в зрелом возрасте, чаще внезапно, встречается в 20–50% случаев при злокачественных образованиях ( наиболее часто при лимфогрануломатозе, лимфоме, миеломе, карциномах легких, яичников и шейки матки). Кожные проявления могут быть первой манифестацией опухолевого процесса или развиваются по мере прогрессирования заболевания. Похожее на вульгарный ихтиоз шелушение развивается также при нарушениях пищеварительного тракта (синдроме мальабсорбции), при аутоиммунных заболеваниях (СКВ, дерматомиозит), эндокринных расстройствах (сахарный диабет), заболеваниях крови, болезнях почек, редко — при приеме некоторых лекарственных препаратов — циметидина, никотиновой кислоты, антипсихотических препаратов.
Гистологическая картина при приобретенном ихтиозе не отличается от таковой при наследственных формах ихтиоза. Постановке правильного диагноза помогает тщательный сбор анамнеза, осмотр родственников пациента, наличие у больного сопутствующей патологии.
Лишай волосяной (keratosis pilaris)
Тип наследования не установлен.
Процесс в основном локализован на разгибательных поверхностях конечностей, представлен симметричными, фолликулярными роговыми папулами красно-коричневого, серовато-белого цвета на фоне неизмененной кожи. Кожа ладоней и подошв не поражена. С возрастом наступает улучшение процесса. Гистологически выраженный фолликулярный гиперкератоз, зернистый слой сохранен.
Ихтиозиформные дерматозы
Врожденная буллезная ихтиозиформная эритродермия (эпидермолитический гиперкератоз)
Наследуется аутосомно-доминантно.
При рождении кожа ребенка гиперемирована, мягкая, влажная. С первых дней или недель жизни образуются крупные, вялые пузыри, эрозии, заживающие без образования рубцов.
С возрастом появление пузырей прекращается и нарастает тенденция к развитию гиперкератотических образований, имеющих папилломатозно-бородавчатый характер, с преимущественной локализацией в крупных складках, на шее, кистях и стопах. Характерен неприятный запах из-за частого присоединения вторичной инфекции.
Волосы и ногти в патологический процесс не вовлекаются.
С возрастом и в жаркое время года состояние больных ухудшается.
Гистологическая картина характеризуется признаками эпидермолитического гиперкератоза.
Врожденная небуллезная (сухая) ихтиозиформная эритродермия
Наследуется аутосомно-рецессивно. Ребенок рождается в коллодийной пленке (коллодийный плод).
После отшелушивания пленки на фоне эритродермии отмечается универсальное шелушение мелкими, серебристого цвета чешуйками. Кожа лица стянута, эктропион развивается редко. На ладонях и подошвах наблюдается гиперкератоз в виде плотной блестящей пленки. Кожа на кончиках пальцев рук и ног истончена, папиллярные линии сглажены.
Клинические симптомы с возрастом уменьшаются. Выраженной сезонности заболевания нет, однако в сухом жарком климате, после инсоляции отмечается усиление эритемы и шелушения.
Гистологическое исследование выявляет гиперкератоз, очаговый паракератоз, акантоз, утолщение местами до 5 рядов зернистого слоя. В шиповатом слое — очаговый спонгиоз. Воспалительные изменения в дерме умеренно выражены. Сально-волосяные фолликулы атрофичные, их количество уменьшено, потовые железы не изменены.
Пластинчатый (ламеллярный) ихтиоз
Наследуется аутосомно-рецессивно, возможен аутосомно-доминантный тип наследования.
Ребенок рождается в коллодийной пленке (коллодийный плод) грязно-желтого цвета, после отшелушивания которой все тело покрывается крупными, темными, блюдцеобразной формы чешуйками на фоне умеренной эритемы. Характерно наличие выраженного эктропиона, диффузной кератодермии ладоней и подошв, ониходистрофии. Часто — деформация и малый размер ушных раковин. С возрастом состояние не улучшается.
Гистологическое исследование выявляет массивный гиперкератоз, умеренный акантоз, папилломатоз, скудные периваскулярные лимфогистиоцитарные инфильтраты в дерме.
ЛЕЧЕНИЕ
Немедикаментозное лечение (режим, диета)
Особого режима, а также специальных рекомендаций по поводу питания не существует.
Следует ограничить контакт с аллергизирующими веществами бытовой химии — чистящими, моющими и косметическими средствами, контакт с шерстью животных и синтетическими материалами. Желательно носить одежду из хлопчатобумажной ткани.
Физиотерапевтическое лечение
- ■ Солевые ванны (35–38 °С) в концентрации 10 гл хлорида натрия, длительность процедуры 10–15 мин, с последующим втиранием в кожу 10% солевого крема на ланолине и рыбьем жире.
- ■ Ванны с морской солью, крахмалом ( 1–2 стакана крахмала на ванну), отрубями, содой, отваром ромашки (38 °С), продолжительностью 15–20 мин.
- ■ При санаторно-курортном лечении рекомендуются сульфидные ванны — по умеренно интенсивному режиму (0,1–0,4 гл), 36–37 °С, длительность процедуры 8–12 мин (на курс 12–14 ванн); кислородные ванны под давлением 2,6 кПа, (36 °С), продолжительностью 10–15–20 мин.
- ■ При выраженной клинической картине ихтиоза эффективна комбинированная фотохимиотерапия (ПУВА) с аевитом, на курс 15–20 процедур.
- ■ Селективная фототерапия (СФТ), на курс 15–20 процедур.
Наружная терапия
Наружная терапия включает в себя
- ■ кератолитические средства мазь, крем с мочевиной, салициловой, молочной и гликолевой кислотами разных концентраций (2–15%). При сочетании вульгарного ихтиоза и атопического дерматита не рекомендуется применение гликолевой кислоты, а также ванн с морской солью;
- ■ смягчающие и увлажняющие средства крем с эргокальциферолом (Радевит), мазь с 0,5% ретинолом (Видестим), крем Иктиан. Для мытья не следует пользоваться щелочным мылом;
- ■ при Х-сцепленном ихтиозе применяют кремы на основе холестерина.
Медикаментозная терапия
Этиотропного лечения ихтиоза в настоящее время не существует. Основными средствами общей терапии при вульгарном и Х-сцепленном ихтиозе являются препараты витамина А (ретинола пальмитат, аевит) и в меньшей степени производное ретиноевой кислоты — ацитретин (неотигазон).
Дозы препаратов зависят от выраженности шелушения и массы тела пациента. При вульгарном ихтиозе применяют главным образом ретинола пальмитат в дозе от 3500 — до 6000 МЕкгсут в течение 7–8 недель, в дальнейшем дозу уменьшают в 2 раза и переходят на поддерживающую терапию. Можно проводить повторные курсы терапии ретинола пальмитатом через 3–4 месяца. Применение ацитретина при вульгарном ихтиозе нецелесообразно, учитывая токсичность препарата и относительно незначительный косметический дефект.
При Х-сцепленном ихтиозе применяют ацитретин (неотигазон) 0,3–0,5 мгкгсут не менее 6–8 недель, с постепенным снижением дозы вплоть до минимально эффективной; ретинола пальмитат-6–8 тыс.МЕкгсут в течение 2 месяцев, поддерживающая доза также является по возможности низкой.
В комплексной терапии ихтиоза применяют препараты цинка, в частности цинка сульфат (цинкит, цинктерал). Цинктерал назначается по 2–3 капсулы в сутки, после еды. Курс — не менее трех месяцев, с постепенным снижением дозы до 1 капсут. Витамины группы В, С. При сочетании с атопическим дерматитом в схему лечения обязательно включают седативные препараты (беллатаминал, седуксен), а также биопрепараты (энтерол, линекс, бифиформ) и кишечные ферменты (мезим-форте, вобэнзим).
Дальнейшее ведение
Необходимы наблюдение у дерматолога, коррекция поддерживающих доз препаратов, определение времени проведения повторного курса основной терапии.
Клинический осмотр проводится 1 раз в месяц, регулярно проводят биохимический анализ крови (включая липидный профиль), а при длительном лечении — рентгенографию (для исключения диффузного гиперостоза).
ПРОГНОЗ
Для выздоровления при вульгарном аутосомно-доминантном и Х-сцепленном ихтиозе неблагоприятный. Заболевание обостряется зимой и при смене климата на более холодный.
В отличие от вульгарного ихтиоза при Х-сцепленном ихтиозе состояние с возрастом не улучшается.
