Дисфагия, боли в груди и гастроэзофагальный рефлюкс. Глава 2.
Патофизиология органов пищеварения. Джозеф М. Хендерсон. 1997
- Физиология глотания
- Клинические корреляции пищеводной дисфункции
- Клиническая оценка
- Клинический случай ахалазии пищевода
Дисфагия и боль в груди — общая клиническая проблема, проявления которой могут серьезно влиять на качество жизни и часто требуют быстрой оценки и диагностики. Целью данной главы является ознакомление читателя с нормальной физиологией пищевода для того, чтобы использовать эти сведения в качестве основы для оценки пациентов с дисфагией и болями в груди. Кроме того, в главе представлены клинические примеры патофизиологических корреляций между дисфункцией пищевода и диагностическими признаками патологии.
Клинические корреляции пищеводной дисфункции
Дисфункция верхних отделов глотки
Многие заболевания центральной нервной системы приводят к дисфагии (нарушение глотания). Поскольку нервные структуры, ответственные за иннервацию глоточной части участка прохождения пищевого комка, находятся в стволе мозга, наиболее тяжелые расстройства глотания наблюдаются при инфарктах в этой зоне мозга. В таких случаях происходит либо полная потеря способности глотания, либо развиваются тяжелые нарушения начальной фазы глотания. Билатеральные инфаркты в области ствола мозга вызывают более тяжелые и труднообратимые нарушения. Основные наблюдаемые нарушения при поражениях мозга включают: выраженное снижение способности сокращения мышц глотки при глотании, недостаточный контроль со стороны языка за пищевым комком из-за нарушения иннервации мускулатуры языка и потери координированного проталкивания пищи, плохое очищение глотки и аспирацию пищевых масс (рис. 2-4). Результатом дисфагий из-за цереброваскулярных заболеваний могут быть аспирационная пневмония, дегидратация, потеря веса и даже смерть. Другие заболевания, при которых нарушаются механизмы глотания, включают полиомиелит (вирусное поражение ядер и аксонов ствола мозга), способный привести к дизартрии и дисфагии из-за слабости мышц глотки, и амиотрофический латеральный склероз (дегенерация мотонейронов в мозге, стволе мозга и спинном мозге) с повторной аспирацией во время и после глотания, возникающей из-за плохого очищения глотки. Слабость мышц языка является следствием либо особой формы амиотрофического латерального склероза при более локализованном повреждении ствола мозга, либо болезни Паркинсона, которая клинически может походить как на полиомиелит, так и на амиотрофический латеральный склероз. При этом заболевании обязательными являются экстрабульбарные нарушения, такие как ригидность мышц и тремор конечностей.
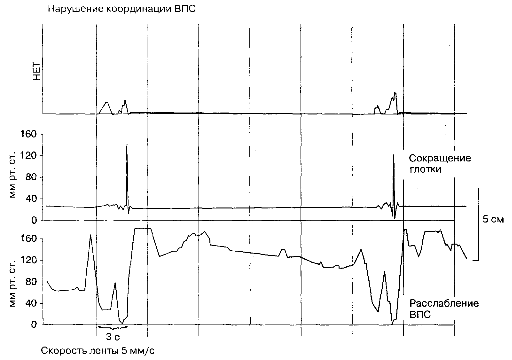
Рис. 2-4. Дискоординация расслабления ВПС у больного с инсультом. Сокращение мышц глотки показано на двух верхних графиках, а тонус ВПС— на нижнем графике. Периодические (на первой записи) сокращения глотки происходят после того, как тонус ВПС приблизился к базальному уровню, а не при максимальном расслаблении сфинктера. Состояние улучшилось после проведения крикоглоточной миотомии.
Мышечные нарушения, например мышечная дистрофия, могут быть причиной тяжелых дисфагий за счет вовлечения мышц языка и глотки. При этом часто встречаются носоглоточная регургитация и носовое звучание. Аспирация возникает из-за слабости мышц, поднимающих глотку. Больные стараются есть медленно и переходят на питание измельченной пищей, которая легче удерживается слабыми глотательными мышцами. Подсчитано, что пациенты отказываются от того или другого вида пищи, если более 10 % такой пищи вызывают аспирацию и поперхивание. Выявление расстройств речи и глотания исключительно важно для определения локализации поражения и выработки способов предотвращения аспирации. При прогрессивном нарушении глотания применяется кормление через носовой зонд, либо через гастростому, что является порой единственным возможным способом кормления. Другие состояния, при которых имеются нарушения, клинически похожие на мышечную дистрофию, включают миастению gravis (поражение ацетилхолиновых рецепторов на уровне нервно-мышечного синапса) а также состояния, которые вызывают сухость слизистой рта (ксеростомию), например первичная ксеростомия или ксеростомия, вызванная препаратами (антихолинергическими).
Причинами нарушений функции верхнего пищеводного сфинктера (ВПС) и проксимальной поперечнополосатой мускулатуры пищевода являются заболевания, поражающие мускулатуру (дерматомиозит) и вызывающие прогрессирующее сужение ВПС (после ларингэктомии). Прогрессирующее нарушение функции поперечнополосатых мышц пищевода приводит к верхнепищеводной дисфагии, похожей на дисфагию, обусловленную нарушениями функции носоглотки или верхних отделов глотки. Диагноз дерматомиозита подтверждают характерная сыпь на лице (гелиотропная сыпь), общая мышечная слабость, особенно в верхних и нижних конечностях, и биохимические показатели мышечного воспаления (повышение в крови активности ферментов альдолазы, лактодегидрогеназы и креатинфосфокиназы). Поставить диагноз «сужение ВПС» гораздо сложнее. Такое сужение вызывает прогрессирующую дисфагию при проглатывании твердых пищевых комков или больших объемов жидкости. Развитие прогрессирующего сужения ВПС необходимо заподозрить в том случае, если нет данных за дисфункцию глотки и обнаруживается увеличение m. cricopharyngeus. Это прогрессирующее сужение может привести к появлению в нижней части глотки выпячивания, имеющего заднее направление, которое называется дивертикулом Зенкера. При этом состоянии развивается прогрессирующая задержка пищи и дисфагия (рис. 2-5). Недостаточное расслабление ВПС также может обнаруживаться, но, как правило, выявляется лишь в тяжелых случаях. Расширение ВПС или удаление m. cricopharyngeus может улучшить состояние больного.
Дисфункция тела пищевода
Основные двигательные расстройства, поражающие тело пищевода включают ахалазию, диффузный спазм пищевода и склеродермию. Ахалазия характеризуется потерей тормозной нервной регуляции гладких мышц тела пищевода и НПС. Холинергическая регуляция остается обычно нормальной. Диагностике способствуют данные о полной утрате перистальтики, сочетающейся с недостаточным расслаблением нижнего пищеводного сфинктера. В начальных стадиях заболевания отмечается задержка пищи в средних и нижних отделах пищевода. Проталкивание твердого пищевого комка осуществляется жидкостями, проходящими преимущественно под действием силы тяжести. Дисфагия обычно прогрессирует, но достаточно медленно, что позволяет больным не обращаться к врачу, если они сумели подобрать диету, соответствующую данному состоянию. Наиболее часто больные жалуются на похудание и аспирацию пищи, что свидетельствует о задержке пищи в расширенном пищеводе. Лечение включает: лекарственную терапию, например применение блокаторов кальциевых каналов, которые уменьшают давление НПС; механическую дилатацию НПС (для снижения базального тонуса); и хирургическое пересечение НПС и гладких мышц пищевода для облегчения прохождения пищи. Новым методом лечения, дающим обнадеживающие результаты, является инъекция ботулинического токсина в НПС (для снижения холинергической иннервации и давления НПС).
Диффузный спазм пищевода, также как и ахалазия, обусловлен потерей тормозного контроля за гладкой мускулатурой пищевода при сохраняющейся нормальной функции НПС. Главным симптомом является боль в грудной клетке, обусловленная одновременным сокращением всех отделов пищевода. Иногда как вторичное осложнение наблюдается дисфагия. Диффузный спазм пищевода — редкая причина загрудинных болей, которые могут быть похожи на боли при спазме коронарных сосудов. Лечение сводится к применению блокаторов кальциевых каналов и нитратов, снижающих тонус пищевода.
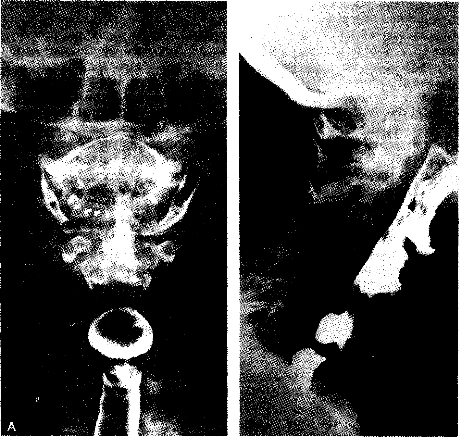
Рис. 2-5. (A) Вид спереди заполненного барием дивертикула Зенкера (стрелка). Суженный сегмент дистальнее — тень m. cricopharyngeus. (В) Вид сбоку дивертикула Зенкера (стрелка) у того же больного. Сразу дистальнее дивертикула выянляется сильное закрытие верхнего пищеводного сфинктера m. cricopharyngeus.
При склеродермии, которая относится к первичным коллагенозам, поражаются как кожа, так и внутренние органы. Наиболее часто в желудочно-кишечном тракте поражается пищевод. Погрессирующее замещение гладкой мускулатуры пищевода и НПС плотной фиброзной тканью приводит к постепенной потере пищеводной перистальтики и заметному снижению давления НПС. Основными симптомами при этом нарушении являются дисфагия и кислый гастроэзофагальный рефлюкс (изжога и срыгивание). Поскольку кислота длительно воздействует на неперистальтирующий, слабо сокращенный пищевод, почти всегда происходит повреждение слизистой оболочки пищевода, развивается воспаление (эзофагит), которое часто прогрессирует. Иногда наблюдаются стриктуры пищевода, кишечно-желудочная метаплазия (пищевод Барретта) и даже развитие аденокарциномы пищевода. Для лечения используются препараты, снижающие кислотность желудочного сока (антагонисты Н2-рецепторов и ингибиторы протонных каналов), а также препараты, стимулирующие кинетику (цизаприд, метоклопрамид). Лечение обычно неэффективно при прогрессировании фиброза.
Дисфункция нижнего пищеводного сфинктера
Основным проявлением дисфункции нижнего пищеводного сфинктера является гастроэзофагальный рефлюкс. Снижение давления в НПС уменьшает эффективность эзофагальногастрального барьера, поскольку имеется несоответствующее расслабление НПС, при котором абдоминальное давление начинает превышать давление НПС (рис. 2-6). У всех больных периодически появляются жалобы на изжогу и регургитацию, но постоянно эти нарушения наблюдаются только у 7 % больных. Кроме того, могут быть и жалобы на боли в грудной клетке некардиального происхождения, включая боли, связанные с физической нагрузкой; жалобы на неприятные ощущения в области шеи при глотании; появляются кашель и экспираторная одышка. Для кислого рефлюкса при низком давлении НПС характерен эзофагит с образованием эрозий, язв и стриктур пищевода. При нормальном давлении НПС, даже при одинаковой частоте рефлюксов, степень повреждения пищевода значительно меньше, что и отличает эти два состояния. Диагноз обычно ставится по клиническим проявлениям, но иногда может дополнительно потребоваться либо проведение эндоскопического исследования, либо суточное мониторирование рН. Главной целью при лечении является снижение продукции соляной кислоты. Для этого применяются антагонисты Н2-рецепторов и ингибиторы протонных каналов, а также препараты, ускоряющие пассаж кислого содержимого (цизаприд, метоклопрамид). Часто такое лечение проводится в течение длительного времени. Хирургическое лечение включает создание дополнительного антирефлюксного барьера (путем подтягивания тканей желудка вокруг дистального отдела пищевода для повышения давления НПС). Оно необходимо молодым пациентам для продолжительной коррекции, а также тем больным, кому не помогла лекарственная терапия. В 20 % случаев эта операция не дает положительного результата.
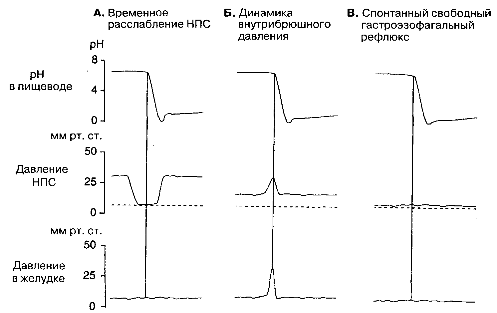
Рис. 2-6. Схематическое представление о трех различных механизмах возникновения гастроэзофагального (ГЭ) рефлюкса. ГЭ рефлюкс может быть (А) вследствие транзиторного расслабления НПС; (Б) как стресс-рефлюкс при временном увеличении внутрибрюшного давления, которое превышает сопротивление НПС; (В) как спонтанный рефлюкс через анатомический сфинктер.
Клиническая оценка дисфагии
Пациенты с дисфагией и болью в грудной клетке должны быть тщательно обследованы для максимально точной диагностики и лечения при минимальных затратах. В большинстве случаев ответы на три или четыре вопроса позволяют точно оценить состояние больного и поставить диагноз.
Первые шаги обследования должны быть направлены на определение того, с нарушениями какой части верхних отделов ЖКТ — глотки или пищевода — связаны дисфагии (рис. 2-7). Задержка пищи в области горла обычно означает наличие расстройств на уровне глотки, в то время как подобные явления, происходящие на уровне грудной клетки, связаны с пищеводными нарушениями. Задержка пищи на уровне надгрудинной вырезки (ямки) может быть следствием любого из этих нарушений, что диктует необходимость дальнейшего обследования. Важно выяснить и продолжительность задержки пищи. Если от начала глотка до признаков дисфагии проходит более 2 с, то обычно это свидетельствует о дисфункции пищевода.
Наличие в анамнезе кашля, охриплости голоса, регургитации в нос, а возможно, и серьезных заболеваний центральной нервной системы помогают выявить расстройства на уровне глотки. Далее проводят исследование функции глотания с использованием бария в различной консистенции. Во время исследования для получения максимальной информации необходимо четко руководить действиями пациента. Специфическое уменьшение объема глотка для предупреждения возможной аспирации и облегчения его прохождения выявляется сразу. В этом случае постановке правильного диагноза способствует сопоставление данных, полученных в ходе исследования, с данными объективного обследования. Если же причина дисфагии заключается в нарушении функции пищевода, то следующим этапом обследования будет оценка того, какая пища вызывает дисфагические расстройства: только твердая или твердая и жидкая (рис. 2-8). Нарушение глотания твердой пищи предполагает наличие механической непроходимости пищевода; если же нарушается прохождение и жидкой пищи, то это скорее свидетельствует о нарушении перистальтики пищевода. Нарушение глотания твердой пищи иногда является симптомом дисфагий, обусловленных на ранних стадиях заболевания многими причинами, поэтому для постановки правильного диагноза исключение наличия механической обструкции не означает прекращение обследований. Периодические дисфагии, связанные с глотанием твердой пищи, нередко возникают вследствие врожденной патологии, но могут быть признаком и серьезных приобретенных заболеваний (рис. 2-9). Такие длительно существующие нарушения предполагают наличие либо кислого рефлюкса, либо опухоли. Пожилой возраст, отсутствие изжоги и быстрая потеря массы тела у больного часто указывают на опухоль. Длительно существующие симптомы рефлюкса означают наличие либо стриктур, либо аденокарциномы, развившейся из-за кишечной метаплазии пищевода, к которой приводит рефлюкс. В обоих случаях необходимо эндоскопическое исследование с биопсией слизистой оболочки пищевода.
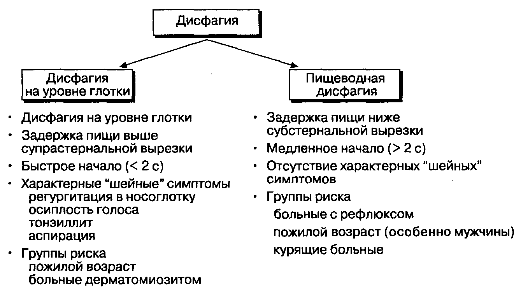
Рис. 2-7. Выявление дисфагии в зависимости от нарушения функции глотки и пищевода
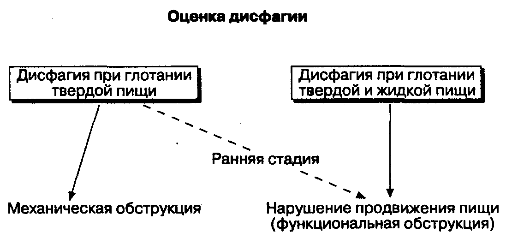
Рис. 2-8. Оценка дисфагии: нарушение глотания твердой или жидкой пищи
Дисфагия при глотании твердой и жидкой пищи указывает на нарушение двигательной активности пищевода (рис. 2-10). Дисфагия у пациентов с ахалазией пищевода имеет тенденцию к прогрессированию, хотя и очень медленному. Иногда больные жалуются на боли в груди, но обычно боли являются вторичными. Ночной кашель, регургитация или аспирация часто сопровождают данное состояние, и связаны с застоем пищи в пищеводе. В некоторых случаях у больных отмечается повышенная продукция слизи. Периодическое возникновение болей с явлениями дисфагии только во время болевого приступа свидетельствует о диффузном спазме пищевода. На ранних стадиях склеродермии часто наблюдаются проявления дисфагии, но при этом, как правило, развивается гастроэзофагальный рефлюкс. Кроме того, дополнительными признаками склеродермии являются истончение кожи и просвечивание через кожу сосудов, ишемические изменения пальцев рук и ног, а также уменьшение амплитуды дыхательных движений.
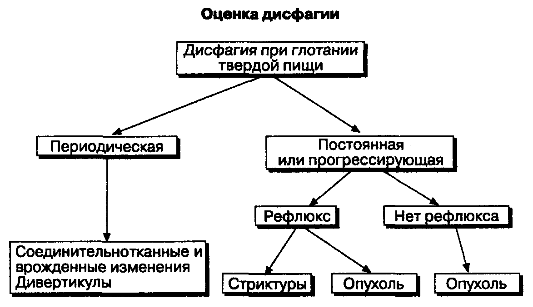
Рис. 2-9. Оценка дисфагии при глотании твердой пищи
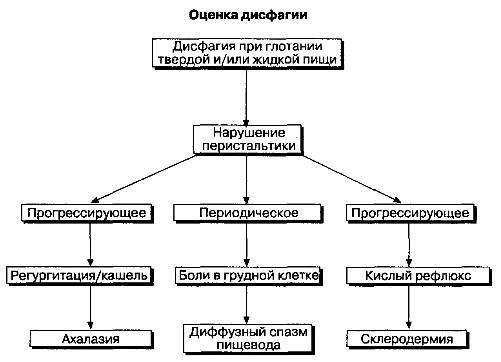
Рис. 2-10. Оценка нарушений глотания твердой и/или жидкой пищи
