Анальгезирующие средства. Центрального и периферического действие
Фармакология. Учебное пособие — под ред. Аляутдина Р.Н.
14.2. Средства преимущественно центрального действия
- Опиоидные (наркотические) анальгетики
- Неопиоидные препараты с анальгетической активностью
- Анальгетики со смешанным механизмом действия
14.2. Анальгезирующие средства преимущественно периферического действия (нестероидные противовоспалительные средства)
Глава 14. Анальгезирующие средства (Р.Н. Аляутдин)
Анальгезирующие средства (анальгетики) — средства, основным эффектом которых является избирательное уменьшение или устранение болевой чувствительности (анальгезия) в результате резорбтивного действия лекарственного вещества. Анальгетики в терапевтических дозах не вызывают потерю сознания, не угнетают другие виды чувствительности (температурную, тактильную и др.) и не нарушают двигательных функций. Этим они отличаются от средств для наркоза, которые устраняют ощущение боли, но при этом выключают сознание и другие виды чувствительности, а также от местных анестетиков, которые неизбирательно угнетают все виды чувствительности.
Боль является сложной защитной реакцией. Болевые ощущения воспринимаются специальными рецепторами — ноцицепторами, которые расположены в коже, мышцах, капсулах суставов и внутренних органов, надкостнице и могут стимулироваться механическими, термическими и химическими раздражителями. Эндогенные соединения (брадикинин, гистамин, серотонин, простагландины) могут сенсибилизировать эти рецепторы к внешним раздражителям, а также непосредственно вызывать боль (например, при воспалении). Ноцицептивные импульсы распространяются по С-, и А8-волокнам афферентных нервов и поступают в центральную нервную систему к нейронам задних рогов спинного мозга. Здесь через систему вставочных нейронов возбуждение направляется по трем путям:
- в передние рога спинного мозга — на двигательные мотонейроны. Их возбуждение проявляется быстрым защитным двигательным рефлексом со стороны скелетных мышц;
- в боковые рога спинного мозга — на вегетативные нейроны симпатического отдела нервной системы, стимуляция которой приводит к функциональной адаптации внутренних органов (например, повышение артериального давления);
- в головной мозг — по восходящим афферентным трактам к высшим структурам восприятия и оценки боли — стволу головного мозга, ретикулярной формации, таламусу, лимбической системе, коре головного мозга.
Очевидно, что нейроны задних рогов спинного мозга имеют ключевое значение в восприятии и оценке болевой информации. Активность этих нейронов находится под контролем супраспинальной антиноцицептивной системы (так называемый контроль афферентного входа). В подкорковых структурах головного мозга (околоводопроводное серое вещество, большое ядро шва, голубое пятно) расположены нейроны, аксоны которых образуют нисходящие тормозные пути, заканчивающиеся на нейронах задних рогов спинного мозга. Активация нисходящей тормозной системы приводит к уменьшению выделения «ноцицептивных» медиаторов (субстанция Р, глутамат) и снижению активации вставочных нейронов, передающих информацию о боли. Таким образом, активация супраспинальной антиноцицептивной системы вызывает торможение проведения болевых импульсов по афферентным путям спинного мозга, что приводит к повышению порога болевой чувствительности.
Иммунохимический анализ показал, что на нейронах околоводопроводного серого вещества, большого ядра шва и задних рогов спинного мозга находятся так называемый опиоидные рецепторы, специфические места связывания, с которыми взаимодействуют эндогенные анальгетические пептиды — энкефалины (содержат 5 аминокислот), динорфины (содержат 17 аминокислот) и эндорфины (содержат 31 аминокислоту). Различают несколько подтипов опиоидных рецепторов, которые различаются по чувствительности к вышеперечисленным эндогенным лигандам и эффектам, вызываемым активацией этих рецепторов:
- u-рецепторы, которые активируются р-эндорфином; при возбуждении этих рецепторов развивается анальгезия, седативный (успокаивающий) эффект, угнетение дыхательного центра, эйфория (положительные эмоции, повышенное настроение, ощущение душевного комфорта, не связанные с реальной действительностью) и лекарственная зависимость, брадикардия, миоз, снижение моторики желудочно-кишечного тракта. Выделено три подтипа ц-рецепторов — ц,, ц2 и ц3.
- 8-рецепторы, которые активируются метэнкефалином и лейэнкефалином, при стимуляции этих рецепторов развивается анальгезия, угнетение дыхания, снижение моторики желудочно-кишечного тракта.
- к-рецепторы, эндогенными лигандами которых являются динорфины, стимуляция этих рецепторов сопровождается угнетением проведения болевых импульсов на уровне спинного мозга (спинальная анальгезия), развивается седативный эффект, миоз; для агонистов к-рецепторов характерна дисфория (отрицательные эмоции, ощущение дискомфорта), возможно развитие физической зависимости, возникает небольшое снижение моторики желудочно-кишечного тракта.
Опиоидные рецепторы связаны с G.-белками, их стимуляция вызывает угнетение активности аденилатциклазы и снижение концентрации цАМФ в клетке. Кроме того, опиоиды открывают связанные с G-белками калиевые каналы, при этом повышается выход ионов калия из клетки, что приводит к гиперполяризации мембраны. Вследствие этого в пресинаптических мембранах нейронов блокируется вход ионов кальция в клетку и уменьшается выделение медиаторов из пресинаптических окончаний. В частности, из окончаний первичных афферентов в задних рогах спинного мозга уменьшается выделение «ноцицептивного» медиатора (медиатора боли) вещества Р и таким образом снижается активирующее воздействие на вставочные нейроны, участвующие в передаче болевых импульсов в высшие центры. Кроме того, гиперполяризация мембран вставочных нейронов также приводит к угнетению их активности. Нисходящие тормозные пути антиноцицептивной системы образованы аксонами норадренергических и серотонинергических нейронов.
Анальгезирующие средства по механизму и локализации действия подразделяются на следующие группы:
Анальгезирующие средства преимущественно центрального действия
Опиоидные (наркотические) анальгетики:
а) агонисты;
б) частичные агонисты;
в) агонисты-антагонисты.
Неопиоидные препараты с анальгетической активностью.
Анальгетики смешанного действия (опиоидный и неопиоидный компоненты).
Анальгезирующие средства преимущественно периферического действия.
14.1. СРЕДСТВА ПРЕИМУЩЕСТВЕННО ЦЕНТРАЛЬНОГО ДЕЙСТВИЯ
14.1.2. Неопиоидные препараты с анальгетической активностью
Препараты различных фармакологических групп с анальгетическим компонентом действия
Ацетаминофен (Парацетамол, Панадол, Тайленол, Эффералган) — ненаркотический анальгетик, производное пара-аминофенола, активный метаболит фенацетина. Обладает болеутоляющим и жаропонижающим действием. Противовоспалительная активность отсутствует. Анальгетическое действие связано с ингибированием циклооксигеназы в ЦНС.
Используют препарат при головной боли, для снижения температуры при лихорадке, миалгии, невралгии, суставных болях. По эффективности ацетаминофен сопоставим с ацетилсалициловой кислотой. В терапевтических дозах редко вызывает побочные эффекты. Однако токсическая доза ацетаминофена лишь в 3 раза превышает терапевтическую. При передозировке препарат оказывает гепатотоксическое действие, вызывая некроз клеток печени, что связано с образованием токсичного метаболита ацетаминофена — N-ацетил-п-бензохинонимина. С целью предупреждения развития токсических эффектов ацетаминофена в течение первых 12 ч после отравления вводят ацетилцистеин или метионин.
Клонидин (Клофелин) — а2-адреномиметик, используемый как антигипертензивное средство. Обладает выраженным анальгетическим действием, которое объясняют усилением нисходящих тормозных влияний (опосредуемых а2-адренорецепторами) на проведение болевых импульсов в афферентных путях спинного мозга. Препятствует развитию вегетативных нарушений, вызванных болью. Как анальгетик используется для уменьшения боли при оперативных вмешательствах, в послеоперационном периоде, при инфаркте миокарда, злокачественных опухолях.
Амитриптилин и имипрамин (Имизин) — трициклические антидепрессанты. За счет угнетения обратного нейронального захвата норадреналина и сёротонина активируют нисходящую антиноцицептивную систему, угнетающую передачу болевых импульсов на уровне спинного мозга. Эффективны главным образом при хронических болях. Используются при невралгии различной этиологии, фантомных болях.
Карбамазепин (Тегретол, Финлепсин) и фенитоин (Дифенин) — блокаторы натриевых каналов, применяемые как противоэпилептические средства. Как анальгетики эффективны при невралгии тройничного нерва, сопровождающейся приступами сильных болей.
Габапентин также применяется как противоэпилептическое средство. Анальгетическое действие связано со стимуляцией ГАМК-ергической передачи в головном мозге. Как анальгетик применяют при мигрени, нейропатических болях.
Баклофен — агонист ГАМКв-рецепторов, применяется при болезненных мышечных спазмах, спастичности.
ь Кетамин (Кеталар) — производное фенциклидина, является неконкурентным антагонистом NMDA-рецепторов, обладает выраженным анальгетическим действием, применяется для общего обезболивания (диссоциативной анестезии, см. гл. 10 «Средства для наркоза»).
Азота закись применяется ингаляционно (см. п. 10.1 «Средства для ингаляционного наркоза»), обладает выраженными анальгетическими свойствами, применяется для уменьшения болей при инфаркте миокарда, для обезболивания родов, в послеоперационном периоде.
Кроме того, некоторое анальгетическое действие оказывают антагонисты гистаминовых Н,-рецепторов, например, дифенгидрамин (димедрол), а также соматостатин, кальцитонин.
14.1.3. Анальгетики со смешанным механизмом действия
Трамадол (Трамал) — центральный неселективный агонист и-, 8-, и к-рецепторов. Анальгетический эффект дополнительно опосредуется за счет влияния на адренергическую и серотонинергическую передачу (нарушается нейрональный захват норадреналина и серотонина) в нисходящих антиноцицептивных путях, в результате чего усиливаются нисходящие тормозные влияния на проведение болевых импульсов на уровне спинного мозга. Трамадол по активности уступает морфину. Анальгетическое действие практически не сопровождается угнетением дыхания, снижением моторики желудочно-кишечного тракта, повышением тонуса мочевыводящих путей. В сравнении с морфином препарат обладает незначительным наркогенным потенциалом (меньше риск лекарственной зависимости), не входит в перечень наркотиков. Применяют препарат при послеоперационных болях и других болевых синдромах (при инфаркте миокарда, злокачественных опухолях, травмах). Назначают парентерально, внутрь и ректально.
14.2. АНАЛЬГЕЗИРУЮЩИЕ СРЕДСТВА ПРЕИМУЩЕСТВЕННО ПЕРИФЕРИЧЕСКОГО ДЕЙСТВИЯ (НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ СРЕДСТВА)
Нестероидные противовоспалительные средства (НПВС) — большая группа соединений, обладающих противовоспалительным, анальгезирующим и жаропонижающим свойствами. Эти свойства НПВС связаны с их способностью нарушать образование простагландинов Е2 и 12, которые являясь медиаторами воспаления, вызывают следующие эффекты:
- расширяют артериолы, а также усиливают действие других медиаторов воспаления гистамина и брадикинина на проницаемость сосудов, это приводит к экстравазации плазмы, инфильтрации и отеку тканей;
- повышают чувствительность болевых рецепторов (ноцицепторов) к брадикинину, гистамину и некоторым другим веществам, которые являются медиаторами боли;
- простагландин Е2 оказывает стимулирующее действие на центр теплорегуляции в гипоталамусе и повышает температуру тела.
Простагландины Е2 и 12 образуются из арахидоновой кислоты. Происходит это следующим образом: сначала из арахидоновой кислоты под действием циклооксигеназы (ЦОГ), синтезируются циклические эндопероксиды, а из нестабильных циклических эндопероксидов далее образуются простагландины Е2, 12, другие простагландины и тромбоксан (рис. 14.2). НПВС ингибируют ЦОГ и таким образом нарушают образование простагландинов Е2 и 12, что и определяет их основные фармакологические эффекты: противовоспалительный, анальгезирующий и жаропонижающий.
В качестве противовоспалительных и болеутоляющих средств при артритах, миозитах, невритах используют разные НПВС, в том числе ацетилсалициловук кислоту (Аспирин), ибупрофен (Бруфен), диклофенак (Вольтарен) и некоторые
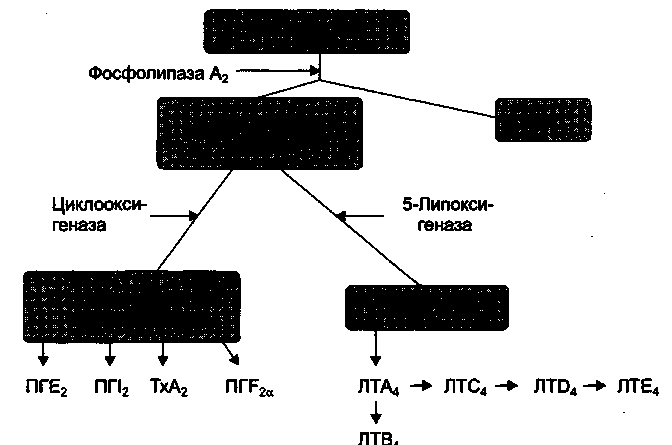
Рис. 14.2. Каскад арахидоновой кислоты.
5-НРЕТЕ — 5-гидроксиэйкозатетраеновая кислота; ПГЕ2, ПП2 , nrF2a — простагландины; ТхА2 -тромбоксан А2; ЛТА4 ЛТВ4, ЛТС4 ЛЮ4, ЛТЕ4 — лейкотриены (Из: Майский В.В. Фармакология с общей рецептурой. — М., 2002).
др., при этом используется противовоспалительное и анальгетическое свойства этих препаратов. Кроме того, как болеутоляющие средства НПВС (ацетилсалициловую кислоту) применяют при головных болях, эффективны НПВС также при болях, связанных с менструациями. Подробнее об этих препаратах см. раздел «Нестероидные противовоспалительные средства» в гл. 33 «Противовоспалительные средства».
В основном только как болеутоляющие средства используют метамизол-натрий и кеторолак.
Метамизол-натрий (Анальгин) применяется при болях, связанных с воспалительными процессами: миалгиях, невралгиях, артралгиях, при головной боли, болях, вызванных менструациями, вводят внутрь и парентерально. Входит в состав комбинированного препарата Баралгин (Спазмалгин), который кроме мета-мизола содержит вещества спазмолитического действия питофен и фенпиверийия бромид. Препарат применяется при болях, связанных со спазмом гладких мышц (почечная, печеночная, кишечная колика), вводят внутривенно или внутримышечно. При систематическом применении метамизол может вызвать лейкопению, возможен агранулоцитоз, в связи с чем его применение ограничено, препарат не рекомендуется принимать длительно.
Кеторолак (Кетанов) обладает выраженной анальгетической активностью, но оказывает меньшее по сравнению с другими НПВС противовоспалительное действие. Кеторолак хорошо всасывается из желудочно-кишечного тракта, при введении внутрь биодоступность составляет 80—100%. Применяют кеторолак внутрь и парентерально для купирования послеоперационных болей (в качестве альтернативы опиоидным анальгетикам), а также при болях, вызванных травмами, при опухолевых заболеваниях и др. Показан при невралгии тройничного нерва.
Кеторолак при длительном применении вызывает побочные эффекты, характерные для других НПВС: изъязвление слизистой оболочки желудка и двенадцатиперстной кишки (в связи с угнетением синтеза простагландинов Е2 и 12, обладающих гастропротекторным действием, см. раздел 30.4), нарушение функции почек (в связи с угнетением синтеза простагландинов Е2 и 12 нарушение фильтрации в почечных клубочках) и др. Подробнее о побочных эффектах НПВС см. раздел «Нестероидные противовоспалительные средства» в гл. 33 «Противовоспалительные средства».
Взаимодействие наркотических анальгетиков с другими лекарственными средствами
| Наркотические анальгетики | Взаимодействующий препарат (группа препаратов) | Результат взаимодействия |
| Наркотические анальгетики | Дроперидол | Потенцирование анальгетического эффекта — нейролептаналгезия |
| Атропин | Уменьшение анальгетической эффективности морфина, уменьшение тошноты и рвоты | |
| Закись азота | Потенцирование влияния на мышечную ригидность | |
| Трициклические антидепрессанты и препараты, угнетающие ЦНС | Потенцирование угнетения дыхательного центра |
Основные препараты
| Международное непатентованное название | Патентованные
(торговые) названия |
Формы выпуска | Информация для пациента | ||
| Морфина гидрохлорид (Morphini hydrochloridum) | Долтард, Морфилонг | Ампулы и шприц-тюбики по 1 мл 1 % раствора для инъекций
Таблетки-депо по 0,01, 0,03, 0,06, 0,1 или 0,2 г |
Применять подкожно или внутривенно по 1 мл; У онкологических больных (длительно) внутрь, не разжевывая; 0,2-0,8 мг/кг каждые 12 ч; При сильных послеоперационных болях, инфаркте, травмах -внутрь 20 мг (пациентам до 70 кг), или 30 мг (свыше 70 кг) каждые 12 ч | ||
| Тримеперидин
(Trimeperidi- num) |
Промедол | Ампулы и шприц-тюбики по 1 мл 2% или по 2 мл 1% раствора для инъекций | Применяется подкожно или внутривенно по 1-2 мл при сильных болях | ||
| Фентанил (Phentanylum) | — | 0,005% раствор для инъекций в ампулах по 2 мл или во флаконах по 10 мл | Применение для премедикации: внутримышечно по 0,05—0,1 мг вместе с 2,5—5 мг дроперидола за 30 мин до операции, внутривенно капельно по 0,1—0,25 мг вместе с 5-12,5 мг дроперидола, в послеоперационном периоде внутримышечно — 0,05—0,1 мг; детям — 0,002 мг/кг. Для нейролептанальгезии — внутривенно 0,2—0,6 мг (введение повторяют через каждые 20 мин). | ||
| Для купирования боли при инфаркте миокарда — 0,1 мг вместе с 5 мг дроперидола(в течение 3 мин) | |||||
| Пентазоцин (Pentazocinum) | Фортрал, Фортвин | Таблетки по 0,05 г. Ампулы по 1 мл 3% раствора для инъекций | Применять внутрь, взрослым по 50 мг 3—4 раза в день перед едой, при необходимости разовую дозу увеличивают до 100 мг; максимальная суточная доза внутрь -350 мг.
Парентерально взрослым — 30— 45 мг, при необходимости повторное введение через 3-4 ч, детям от 1 года до 6 лет из расчета 1 мг/кг в сутки. Внутривенно взрослым 30 мг, при необходимости повторное введение через 2-3 ч, детям — не более 0,5 мг/кг в сутки |
||
| Налоксона гидрохлорид (Waloxoni hydrochloridum) | Налкан, Наркан | Ампулы по 1 мл 0,4% раствора для инъекций; в упаковке 10 шт. | Вводить подкожно, внутримышечно, внутривенно — по 1 мл (при необходимости каждые 2— 3 мин); детям — по 5—10 мкг/кг | ||
